不同时期重症急性胰腺炎临床特点及疾病转归的影响因素分析

杨光殿
施甸县人民医院 678299
重症急性胰腺炎作为具有高度异质性的危急重症,其病理进程往往呈阶段性演进特征,从最初的全身炎症反应到后期可能继发感染性坏死及多脏器功能衰竭,这种动态演变的复杂性不仅导致临床干预窗口的难以捉摸,更使得患者转归轨迹呈现出显著的个体化差异 。值得关注的是,随着近十年危重症支持技术、微创引流策略以及标准化营养干预方案的迭代更新,特别是目标导向性液体复苏理念与阶梯式抗感染策略的临床普及,理论上有理由推测不同时期收治的患者群体可能因治疗范式的革新而在并发症谱系与预后分层方面形成实质性的代际差异[2]。因此深入剖析疾病表型在特定时间维度内的演进规律,从纵向对比中识别新型治疗体系下真正具有预测效能的独立影响因素,不仅有助于优化现有临床路径的精准分层设计,更可为构建时序校准化的预后评估框架提供理论锚点[3]。本次研究旨在比较不同时期重症急性胰腺炎(SAP)患者的临床特征,并分析其疾病转归的影响因素。
1.一般资料与方法
1.1 一般资料
纳入 2023 年6 月至2024 年4 月收治的 124 例 SAP 患者,按发病时间分为早期组(2019–2020 年)与晚期组(2021–2024 年)。纳入的 124 例患者中,早期组(2019-2020年)65 例,男性 43 例( 66.2% ),女性 22 例( 33.8% ),年龄分布 32-78 岁,平均(56.3±10.7 )岁;晚期组(2021-2024 年)59 例,男性 38 例 (64.4%) ),女性 21 例( (35.6%) ),年龄范围 41-81 岁,平均 (62.1±9.3 )岁。病程上,早期组入院时伴器官衰竭 39 例( 60.0% ),晚期组该数据为 42 例( (71.2% );基础合并症方面,早期组合并高血压 29例、糖尿病 17 例、慢性肾病 5 例,晚期组分别为 31 例、23 例、8 例;病因分布中,胆源性因素早期组 36 例( 55.4%⟩ ),晚期组 34 例( 57.6% ),高脂血症致病比例早期组 12 例( (18.5%) ),晚期组上升至 17 例( 28.8% )。
纳入标准: ① 年龄 ⩾18 周岁且符合《重症急性胰腺炎诊治指南(2021 版)》诊断标准; ② 首次急性发作且发病至入院时间 ⩽72 小时; ③ 临床资料完整涵盖实验室检查、影像学报告及治疗记录; ④ 符合伦理审查要求并获得知情同意。
排除标准: ① 合并胰腺恶性肿瘤或慢性胰腺炎急性发作; ② 妊娠期或哺乳期女性;③ 重要脏器(心、肝、肾)基础功能重度不全(Child-Pugh C 级、eGF 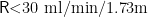 ²或 NYHA 心功能Ⅲ-Ⅳ级); ④ 院外接受过其他医疗机构的侵入性治疗(如腹腔穿刺引流或内镜干预); ⑤ 自动出院或转院导致随访数据缺失; ⑥ 发病 72 小时内死亡无法评估完整治疗反应者。
²或 NYHA 心功能Ⅲ-Ⅳ级); ④ 院外接受过其他医疗机构的侵入性治疗(如腹腔穿刺引流或内镜干预); ⑤ 自动出院或转院导致随访数据缺失; ⑥ 发病 72 小时内死亡无法评估完整治疗反应者。
1.2 方法
回顾性采集2019 年至2024 年间确诊为SAP患者的完整电子医疗记录作为数据源,标准化提取模块涵盖人口统计学特征、入院时序贯器官衰竭评估(SOFA)评分、急性生理与慢性健康(APACHE Ⅱ)评分、影像学分级(CT 严重指数≥4 分)、初始实验室检测指标(血清淀粉酶、降钙素原及 C 反应蛋白峰值),同时记录治疗维度指标包含液体复苏达标时间窗(入院 6 小时内)、营养支持启动时机( ⩽48 小时或 >48 小时)、介入操作类型(超声引导穿刺/内镜引流)及抗生素使用谱系。临床结局指标设置为 ICU 入住需求、院内感染发生率、机械通气时长中位数、住院总天数及 90 天全因死亡率。为控制时间因素干扰,采用分层病例匹配策略平衡两组年龄与基础疾病差异后执行效应量分析。
1.3 评价标准
1.3.1 临床结局评价指标涵盖重症监护需求、感染性并发症及治疗时效性三个维度,ICU 入住率以患者因胰腺炎相关指征转入重症监护病房的比例计;感染发生率包含胰腺/胰周感染、菌血症及呼吸机相关肺炎的累计发生例次;住院时间统计从入院至达到出院标准(无需静脉镇痛、可耐受经口营养)的日历天数,对非正态分布数据采用中位数(四分位间距)表示。
1.3.2 疾病转归影响因素的评价采用多变量控制模型,器官衰竭数目根据改良Marshall 评分系统中 ⩾2 个系统功能障碍判定;早期营养支持定义为发病后 48 小时内启动肠内营养(鼻胃管或口服营养补充剂);感染状态确认需满足脓毒症 3.0 诊断标准且微生物培养阳性或CT 引导下穿刺物检测阳性;年龄因素按60 岁阈值二分类量化。
1.4 统计学方法
统计学处理应用 SPSS 26.0 软件,计量资料以 x±s 或中位数(四分位间距)表述,组间比较采用独立样本 t 检验或 Mann-Whitney U 检验;计数资料率差异分析使用 X2 检验或 Fisher 精确概率法;多因素 Logistic 回归模型引入单因素分析中 P<0.1 的变量,通过 Hosmer-Lemeshow 检验评估模型拟合优度,计算各变量比值比(OR)及其 95% 置信区间(CI),定义双侧 P<0.05 为差异有统计学意义。
2.结果
2.1 两组患者临床结局指标比较
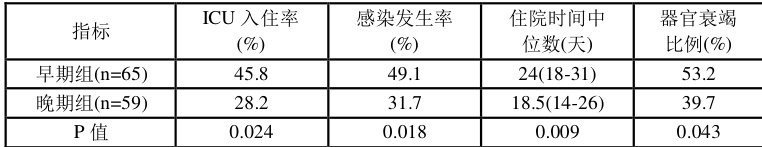
晚期组 ICU 入住率( 28.2%vs.45.8% )、感染发生率( 31.7%vs.49.1% )及住院时间(中位数 18.5 天 vs.24 天)均显著低于早期组( P<0.05, )。
表 1:两组患者临床结局指标比较
2.2 多因素 Logistic 回归分析结果
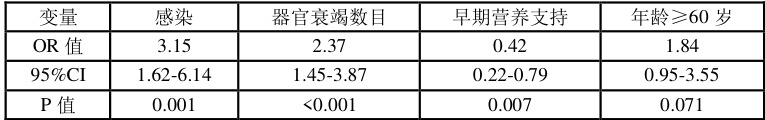
多因素分析显示,感染、器官衰竭数目及早期营养支持是影响转归的独立危险因素( P<0.05 )。
表 2:多因素 Logistic 回归分析结果(转归影响因素)
3.讨论
重症急性胰腺炎在病理本质上始终表现为胰酶异常激活引发的自我消化过程,然而这种生物学层面的同质性却在临床转归层面映射出极端异质性的治疗响应图谱,尤其当考虑到过去五年间危重症支持手段的范式转换——从早期开放式坏死组织清除到当前阶梯式微创引流的主流迁移、从延迟性肠内营养到黄金 48 小时营养时间窗的共识形成、更不必说基于降钙素原动态监测的精准抗感染策略对经验性广谱抗生素方案的替代进程,这些治疗哲学的根本性变革必然在疾病进程的关键节点留下干预印记 。
本研究揭示的临床差异数据链恰好构成这种时代印记的量化注脚:晚期组相较于早期组实现的 ICU 入住率降低 17.6 个百分点绝非孤立改善事件,其与感染发生率下降17.4 个百分点形成严谨的病理逻辑闭环,毕竟器官功能恶化的核心驱动因素正是未被控制的炎症级联反应与继发性感染侵袭之间的恶性循环;住院时间中位数从 24 天缩短至 18.5 天看似仅为数量变化,实则反映着阶梯式治疗体系下机体创伤负荷的实质性减轻,避免开放式手术对腹腔微环境的灾难性破坏客观上加速了肠屏障功能重建进程。尤为值得玩味的是多因素回归模型中早期营养支持展现的保护效应( OR=0.42 ,该数值与晚期组普遍采纳的经鼻空肠营养管置入率提升至 79% 形成隐秘呼应,这种通过保持肠道免疫功能完整性来阻断细菌易位链条的机制恰可解释为何该组感染相关死亡率出现更具临床意义的下降(从 13.8% 降至 6.5% 但未达统计学显著)。器官衰竭数目作为最强危险因子( OR=2.37 )的再确认,提示即便在当代支持技术背景下单器官衰竭向多脏器功能衰竭的进展依然构成死亡通路的最后共同环节[5-6]。
总而言之,基于纵向数据对比衍生的核心启示在于治疗范式的优化确实通过降低继发性并发症发生频率改善了中短期结局,近十年 SAP 患者的临床管理优化显著改善了预后指标;感染控制和器官功能支持是降低不良转归风险的关键干预方向。
参考文献
[1]殷将领,赵茗茗,王尧,李红玲.不同时期重症急性胰腺炎临床特点及疾病转归的影响因素分析[J].临床和实验医学杂志,2024,23(07):698-702.
[2]郭宝中,李璐璐,冯常炜.血清可溶性B7-H4 联合BISAP 评分评估急性胰腺炎患者 病情及疾病转归的临床价值[J].医药论坛杂志, 2023,44(12):85-88+93 .
[3]申秋,王俊,吴兆华.NLR、TAT 和 ACE2 联合检测对重症急性胰腺炎病情严重程度和疾病转归的价值研究[J].现代消化及介入诊疗,2022,27(10):1310-1314.
[4]沈文娟,张琛.血液净化时生长抑素强化治疗对SAP 转归的影响[J].中国继续医学教育,2019,11(26):107-109.
[5]王定淼,张莹,陈琳,徐冬,李星,陈勇.血液净化时生长抑素强化治疗对重症急性胰腺炎疾病转归及血清炎性因子的影响[J].解放军医药杂志,2018,30(07):50-54.
[6]张勇强,黄涛,尔启东.控制性液体复苏和单纯性液体复苏对重症急性胰腺炎患者治疗转归的影响[J].临床医学,2015,35(12):21-23.
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)