氧气雾化吸入治疗小儿呼吸系统疾病的临床疗效观察

侯文岗
烟台龙矿医院 山东烟台 265700
前言
呼吸系统疾病是小儿常见病之一,极大损害了患儿的身心健康,需及时诊治。雾化吸入是小儿呼吸系统疾病常用的治疗方法,可直接将药物送入患儿呼吸系统,有效提高临床疗效,并减少不良反应[1]。
超声雾化吸入治疗是最常见的雾化吸入治疗方法。但近年来的研究显示,该方法产生的雾化颗粒均匀度较差且相对较大,多难以抵达患儿下呼吸道,对疗效有一定影响[2]。而氧气雾化吸入治疗可有效弥补超声雾化吸入治疗的不足,其产生的雾化颗粒相对均匀,且颗粒相对较小,能够随气流深入患儿下呼吸道与肺泡,从而提升疗效[3]。本文即探究氧气雾化吸入治疗在小儿呼吸系统疾病治疗中的应用价值,为该类患儿治疗提供更多参考。
1.资料和方法
1.1 一般资料
随机选择本院 2023 年1 月 ~2024 年12 月间收治的小儿呼吸系统疾病患儿进行研究,研究获得医院伦理委员会批准。共纳入 100 例患儿,以数字表法随机分 2 组。
对照组中,男患儿 27 例,女患儿 23 例;患儿年龄 2 岁~6 岁,平均( 4.02±0.78 )岁;患儿病程 2d~10d ,平均( 5.22±1.04 )d;疾病类型:呼吸道感染 37 例,呼吸道变态反应性疾病 10 例,其余 3 例。
观察组中,男患儿 28 例,女患儿 22 例;患儿年龄 1 岁7 个月~6 岁,平均(4.05±0.74 )岁;患儿病程 2d~9d ,平均( 5.24±1.06 )d;疾病类型:呼吸道感染 38 例,呼吸道变态反应性疾病 9 例,其余 3 例。
两组患儿一般资料比较( P>0.05 ),具有可比性。
1.2 纳入与排除标准
纳入标准:患儿疾病均得到本院的精确诊断;患儿资料完整;患儿可耐受雾化吸入治疗;患儿家长签署同意研究书。
排除标准:合并先天性疾病的患儿;家长沟通效率较低的患儿;家长自行更改用药方案的患儿;未能完成整个疗程的患儿。
1.3 方法
两组患儿均接受对症治疗,即患儿病情由病毒感染引起,采用抗病毒治疗方案;患儿病情由细菌感染引起,采用抗病菌药物治疗;同时基于患儿体征、症状予以镇静、纠正水电解质等辅助治疗。
对照组采用超声雾化吸入治疗,使用超声雾化器(GYS-WHQ-I 国医华科),将需雾化的药物置入雾化器,并基于患儿脸部形状选择适宜面罩,每次治疗时长为 20min ,
每日 2 次,持续治疗 6d
观察组采用氧气雾化吸入治疗,连接雾化设备与氧气流量装置,待患儿准备就绪后,基于患儿年龄选择面罩(年龄较小患儿使用)或喷嘴(年龄较大患儿使用),协助患儿保持坐位(病情较重且呼吸乏力患儿可采用侧卧位,抬高床头 30oC,以促使膈肌下降,提升呼吸深度),治疗时长、治疗次数、总疗程同对照组。
1.4 观察指标
(1)比较两组临床疗效。纳入显效、有效、无效三个等级。显效:患儿症状完全消失,体征恢复正常;有效:患儿体温恢复正常,症状明显改善,精神好转;无效:患者症状无明显变化,或有加重趋势。总有效率=(显效+有效)/总例数 *100.00% 。
(2)比较两组不良反应发生率。主要有烦躁、胸闷、气促三类不良反应。
(3)比较两组治疗前后血常规、CRP 水平。纳入 WBC(白细胞)、PLT(血小板)、CRP(C 反应蛋白)三项指标。取患儿空腹末梢血送检,由本院实验室给出指标数据。
1.5 统计学方法
采用 SPSS 25.0 统计。计量资料以 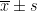 )表示,用 T 检验。计数资料以[例(%)]表示,用 X2 检验。 P<0.05 ,差异有统计学意义。
)表示,用 T 检验。计数资料以[例(%)]表示,用 X2 检验。 P<0.05 ,差异有统计学意义。
2.结果
2.1 两组临床疗效比较
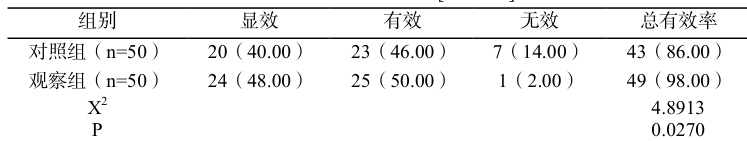
观察组临床有效率较对照组高( P<0.05 )。详情见表 1。
表 1 两组临床疗效比较[n (% )]
2.2 两组不良反应发生率比较
对照组发生率 16.00% ,烦躁 4 例、胸闷3 例、气促 1 例。
观察组发生率 4.00% ,烦躁 1 例、胸闷1 例。
观察组不良反应率较对照组低( X2=4.0000 , P=0.0455 ; P<0.05 )。
2.3 两组治疗前后血常规、CRP 水平比较
观察组治疗后 WBC、CRP 水平低于对照组,PLT 水平高于对照组 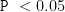 )。详情见表 2。
)。详情见表 2。
表 2 两组治疗前后血常规水平比较( 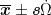 )
)
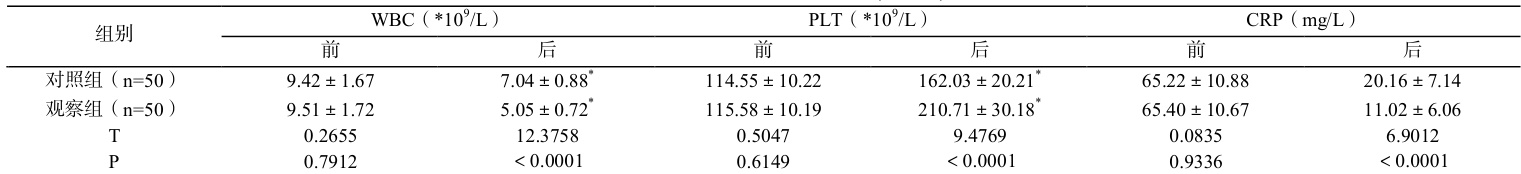
注:*表示与同组治疗前比较,差异有统计学意义( P<0.05 )
3.讨论
超声雾化吸入治疗与氧气雾化吸入治疗的作用机制不同。超声雾化吸入治疗是通过高频超声波振动能量将药液表面打散成雾化颗粒,颗粒大小通常大于 5μm[4] ,难以抵达患儿下呼吸道。而氧气雾化吸入治疗是通过高速气流(供氧系统或氧气瓶提供)穿过狭窄 Venturi 管时,因伯努利原理产生负压吸引药液,并使药液撞击挡板从而粉碎成微小的颗粒,颗粒大小通常为 2~5μm[5] ,可深入患儿下呼吸道、肺泡组织,提高药物利用率,从而提升疗效。本文中,观察组治疗有效率较对照组高,治疗后 WBC、CRP 水平低于对照组,治疗后 PLT 水平高于对照组( P<0.05 ),便证实了小儿呼吸系统疾病治疗中氧气雾化吸入治疗的有效性。
而观察组不良反应发生率较对照组低( P<0.05 ),则进一步突显了氧气雾化吸入治疗的安全性。分析原因:超声雾化吸入治疗中超声波产生的热量可能会破坏某些热敏感药物的结构,从而增加不良反应风险;而氧气雾化吸入治疗采用常温气流,且不产热,几乎无药物热损伤情况,故而安全性更高。
综上所述,小儿呼吸系统疾病治疗中,氧气雾化吸入治疗的有效性、安全性高,利于患儿快速康复,值得推广。
参考文献
[1]霍淑芸.氧气雾化器雾化吸入治疗小儿呼吸系统疾病的研究进展[J].中国医疗器械信息,2024,30(16):44-46.
[2]马丽菡.氧气驱动雾化吸入治疗小儿呼吸系统疾病的临床分析[J].中国现代药物应用,2020,14(14):39-41.
[3]张丽芬,李莲,张晓春.氧气驱动型雾化吸入对小儿呼吸系统疾病临床治疗效果观察[J].中国社区医师,2020,36(9):71,73.
[4]王荣平,郑跃文,林艺兰.氧气雾化器与超声雾化器吸入治疗小儿呼吸系统疾病的临床疗效对比观察[J].中国医疗器械信息,2024,30(14):87-89.
[5]吴莹纯,朱丽琴.氧气雾化吸入治疗小儿呼吸系统疾病的效果研究[J].生命科学仪器,2024,22(2):61-63.
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)