神经外科术后颅内感染相关因素分析与预防对策

马昆
灵寿县人民医院 河北石家庄 050500
引言:
神经外科疾病的病情通常比较复杂,手术难度较大,术后颅内感染也是较为常见且严重的并发症之一。根据相关文献报道的统计数据显示,神经外科术后颅内感染的发生率在一定的范围内变化,一旦出现颅内感染,病人的住院时间延长、治疗费用增加,甚至会导致病人出现残疾或者死亡。因此深入探究神经外科术后颅内感染的相关因素,制定出有效的防治对策,对提升神经外科手术治疗效果、改善患者预后有着重要的临床意义。
一、神经外科术后颅内感染相关因素分析
(一)患者自身因素
患者若本身患有糖尿病、基础病,免疫力差,手术后易诱发颅内感染,比如糖尿病患者,血糖波动大,身体的免疫防御被破坏,伤口愈合变慢,细菌就有了趁虚而入的机会,年纪大的,身体的各种器官开始衰退,免疫力也会相应减弱,因此容易得颅内感染,缺营养的患者,体内蛋白质含量的减少导致组织修复功能受损,而且免疫细胞无法正常生成,此时抵抗力就更差。
(二)手术相关因素
手术时间过长,手术野长时间暴露,增加与外界细菌的接触机会,同时也会使病人身体处于长时间应激状态下,影响病人的免疫功能,不同类型的手术对术后颅内感染的发生风险也有不同的影响,如开放性颅脑损伤手术、脑室外引流术等,因为手术创口与外界相通,或者需要放置引流管等异物,感染风险相对较高;术中无菌操作不到位也是导致术后颅内感染的重要原因之一,比如手术器械没有彻底消毒,手术人员未严格按照无菌操作规范等,都可能导致细菌带入手术野。
(三)术后护理因素
术后切口护理不当,切口敷料污染未能及时更换,切口周围清洁不彻底等,都会让细菌滋生并造成颅内感染;留置引流管的患者,引流管护理不到位,如引流管堵塞、引流液逆流等,也容易发生细菌逆行感染。抗生素的不合理使用,使用时间不当,剂量不够或者疗程不足等,滥用抗生素不仅无法有效预防感染的发生,反而会导致细菌逐渐适应这些药物,进而产生耐药性。这种耐药性的出现,使得原本可以治疗的感染变得难以控制,大大增加了治疗的难度和复杂性。
(四)其他因素
医院是否落实好一些感染控制措施,比如手术室的空气质量怎么样、消毒隔离制度执行得好不好等,这些都会影响到术后会不会得颅内感染,研究发现,在手术室里面空气中的细菌数量超过标准之后,颅内感染的发生比率就会上升3-5 倍,医护人员若未能彻底清洁双手,用过的医疗器具灭不干净等情况都是危险因素,患者在手术后出现其他并发症,如发热或脑脊液渗漏等现象,也可能会提升颅内感染的风险,这里面提到的脑脊液漏出来以后就将血液与大脑之间的屏障给弄坏了,在此情况下,细菌得以直接侵入脑内并进行增殖,因此必须迅速采取措施封闭该缺口。
二、神经外科术后颅内感染的预防对策
(一)患者自身因素的预防措施研究
对于患有糖尿病、对于免疫功能低下的基础疾病患者,在术前要控制好患者的各项指标,比如血糖,使各项指标控制在理想状态,提高患者的抵抗力。大量的临床研究表明当血糖值 >11.2mmoL/L 感染的机会增加了 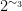 倍,因此在手术前应该结合内分泌科的医生为患者制定个性化的降糖方案,手术前还需要做好患者年龄、营养等的评估,如果患者年纪较大或者营养较差时需要对患者进行营养支持。肠内、肠外补充蛋白质、维生素以及微量元素等,改善身体机能,必要时可以使用免疫调节剂提高免疫力。以达到更好的手术条件。
倍,因此在手术前应该结合内分泌科的医生为患者制定个性化的降糖方案,手术前还需要做好患者年龄、营养等的评估,如果患者年纪较大或者营养较差时需要对患者进行营养支持。肠内、肠外补充蛋白质、维生素以及微量元素等,改善身体机能,必要时可以使用免疫调节剂提高免疫力。以达到更好的手术条件。
(二)优化手术相关操作
术前进行充分的准备工作,提升手术技巧,缩短手术持续时间,以最大限度减少手术区域的暴露时长。研究表明,手术时间每增加 1 小时,颅内感染的发生率增加 30% ,因此需要进行模拟演练来提高手术者的操作熟练度。选择创伤小、感染率低的手术方式,针对必须行高风险手术方式的患者制定更为严格的感染预防措施。加强对手术人员的无菌操作培训,严格执行手术器械的消毒灭菌制度,保持手术环境无菌,手术中使用动态空气净化系统,控制空气中悬浮菌的数量。
(三)加强术后护理管理
术后密切关注切口状况,确保切口敷料干净,干燥,若存在污染迹象则须及时更换,定时给切口周围执行消毒步骤,以防细菌滋生,形成三级护理巡查体制,每隔 2 个小时评价一次切口渗血与红肿情形,对于留置引流管的病人要按操作程序展开照料,确保引流管道畅通,杜绝引流液倒灌,定时替换引流袋,留意无菌操作。研究表明,引流管留存超过 72 小时时出现感染的危险就会增大,应当凭借病情尽早拔除,依循手术类型及病人情况,恰当挑选抗生素的种类,用药时期以及疗程长短,严格依照抗生素的使用准则,坚决不能滥用抗生素,可借助细菌培育和药品敏感性试验来实行精确用药。
(四)改善医院感染控制环境
定时给手术室做空气消毒,维持手术室的空气品质达标,认真执行消毒隔离制度,削减手术室人员的走动,杜绝手术室交叉感染,可以考虑用过氧化氢汽化消毒结合紫外线循环照射,确保空气菌落数 ⟨200CFU/m3 ,重视对术后病人的感染监测,创建电子警报体系,随时追踪体温,白细胞等数据变动,尽快发觉并处理感染状况,定时统计分析医院感染情况,采用 PDCA 循环管理模式,总结经验教训,持续改善感染控制措施,打造循环管理架构。
三、结论
神经外科术后颅内感染的发生是患者自身因素、手术因素、术后护理因素、医院感染控制环境等多个因素综合作用造成的,要降低神经外科术后颅内感染的发生率,就要针对这些因素采取全面、有效、切实可行的对策,比如积极治疗患者自身的疾病,积极完善手术操作,加强术后护理,改善医院感染控制环境等。只有这样,才能提高神经外科手术的安全性,改善患者的预后。
参考文献:
[1] 时丽娜 , 魏志玄 , 张小燕 . 神经外科患者术后感染病原菌特征及危险因素分析[J]. 中国病原生物学杂志, 2025,20(01):86-89+94 .
[2] 李成聪 . 脑室肿瘤术后颅内感染危险因素及风险预测模型构建 [C]//中国医师协会 , 中国医师协会神经外科医师分会 . 第十八届中国医师协会神经外科医师年会摘要集- 神经外科护理. 安徽医科大学第一附属医院;,2024:123.
[3] 方文华 , 罗新群 , 康德智 , 等 . 病原微生物高通量基因检测在神经外科术后颅内感染诊疗中的应用 [C]// 中国医师协会 , 中国医师协会神经外科医师分会 . 第十八届中国医师协会神经外科医师年会摘要集 - 神经重症 . 福建医科大学附属第一医院( 医科大一附院);,2024:37.
.jpg)
.jpg)
.jpg)
.jpg)