关注夜间高血压的临床诊疗

付剑英
景谷傣族彝族自治县人民医院,云南景谷,666400
临床实践中发现,约30%的高血压患者尽管坚持规范治疗,仍存在清晨血压持续升高的现象,这与心脑血管事件的高发时段高度吻合。近年时间生物学研究证实,夜间血压节律异常可能是导致这种“顽固性清晨高血压”的核心机制[1]。本研究通过动态血压监测技术解析140 例患者的昼夜血压谱,重点探讨夜间高血压的流行病学特征、影响因素及晚餐时段加用降压药物的干预价值,以期为优化高血压个体化治疗方案提供临床证据。现报告如下。
1. 资料与方法
1.1 一般资料
选取2023 年12 月至2025 年7 月我院心内科门诊及住院的140 例高血压患者,纳入标准:①符合《中国高血压防治指南(2024 年修订版)》诊断标准;②规律服用2 种及以上降压药物(含长效CCB+ARB/ACEI)≥6 个月;③家庭自测清晨(6:00-8:00)收缩压≥135mmHg 或舒张压≥85mmHg 持续 4 周;④动态血压监测显示 24 小时血压未达标(≥130/80mmHg)。排除标准:继发性高血压、严重心律失常、慢性心力衰竭、肝肾功能不全及认知功能障碍者。
1.2 方法
动态血压监测:采用美国伟伦6100 型监测仪,设置日间(6:00-22:00)每20 分钟测量1 次,夜间(22:00-6:00)每30 分钟测量1 次,有效数据采集率≥80%。夜间高血压定义为夜间平均收缩压 ⩾ 120mmHg和(或)舒张压≥70mmHg;血压晨峰定义为清晨(6:00-10:00)平均血压较夜间最低血压升高≥35/20mmHg。
分组策略:根据动态血压结果分为夜间高血压组(NH 组)和非夜间高血压组(NNH 组)。NH 组在原治疗方案基础上,于晚餐后(18:00-19:00)加用氨 厄贝沙坦150mg(若原方案含同类药物则调整剂量);NNH 组维持原治疗,仅优化服 均随访 12 周,每 4 周进行一次动态血压复查。
1.3 观察指标
基线及治疗12 周后测定: ①24 小时、夜间平均血压;②血压达标率(24 小时血压<130/80mmHg,夜间血压<120/70mmHg);③不良反应发生率。同时记录患者年龄、性别、BMI、合并症、吸烟史及用药史。
1.4 统计学方法
采用 SPSS26.0 软件分析,计量资料以表示,t 检验;计数资料以[n(%)]表示,χ2 检验;多因素分析采用二元Logistic 回归模型。P<0.05 为差异有统计学意义。
2. 结果
2.1 两组患者基线资料比较
140 例患者中,NH 组 87 例(62.14%),NNH 组 53 例(37.86%)。NH 组患者年龄更大、BMI 更高,OSA 合并吸烟比例显著高于NNH 组 (P40.05) );两组性别构成无显著差异(P>0.05)。详见表1。
表1 两组基线资料比较表
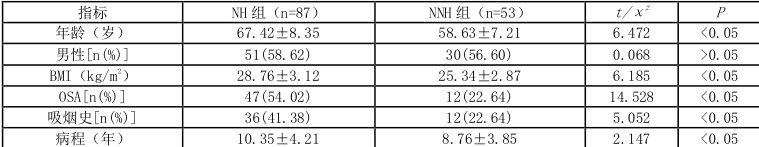
注:OSA 为阻塞性睡眠呼吸暂停综合征
2.2 夜间高血压的影响因素分析
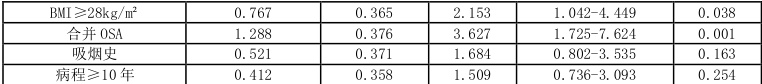
以是否存在夜间高血压为因变量,纳入单因素分析中 P<0.05 的变量进行多因素 Logistic 回归分析。结果显示,年龄≥65 岁、 BMIgtrsim28kg/m2 、合并OSA 是夜间高血压的独立危险因素(P 均<0.05)。详见表2。
表2 夜间高血压影响因素的多因素Logistic 回归分析表

2.3 两组患者治疗前后血压参数比较
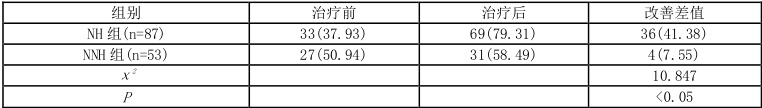
治疗12 周后,NH 组夜间血压改善幅度均显著大于NNH 组,且24 小时血压达标率提升更为明显 (P⟨0.05) 。
详见表 3-1、3-2。
表3-1 两组治疗前后血压参数比较(,mmHg)
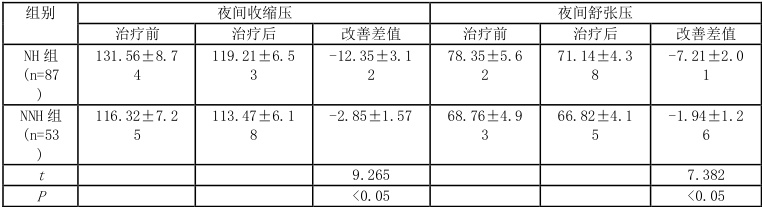
表3-2 两组治疗前后24 小时血压达标率比较表[n(%)]
3. 讨论
本研究显示,年龄≥65 岁、BMI≥28kg/m2、合并 OSA 是夜间高血压的独立危险因素,这与姚涛等研究结论一致[2]。老年患者因动脉弹性减退、自主神经调节功能下降,夜间血压昼夜节律易紊乱;肥胖通过激活交感神经、诱发胰岛素抵抗等机制升高夜间血压;而OSA 患者夜间反复缺氧-再氧合过程可显著激活肾素-血管紧张素-醛固酮系统(RAAS),导致血压骤升。上述结果提示,临床对于高龄、肥胖及存在睡眠呼吸障碍的高血压患者,应常规开展动态血压监测以早期识别夜间高血压。
治疗方面,NH 组在晚餐后加用氨氯地平联合厄贝沙坦治疗 12 周后, 夜间收缩压及舒张压改善幅度以及 24小时血压达标率均显著优于NNH 组 (P⟨0.05) 压管理中的价值,其机制可能包括[3]:①氨氯地平作为长效钙 用可在夜间形成稳定血药浓度,有效拮抗凌晨交感神经激活所致的 ②②① 紧张素Ⅱ1 型受体,抑制夜间 RAAS过度激活,与氨氯地平协同发挥降压作用。此外,晚餐后给药 可避免晨间服药导致的夜间药物浓度低谷,兼顾降压效果与安全性,尤其适合老年患者。
综上,夜间高血压是影响血压达标率的关键因素,针对性识别高危人群并采用晚餐后加药的时间治疗策略,可显著改善患者血压控制,降低心血管风险,具有重要的临床推广价值。
参考文献
[1] 洪静,姚晓光,卢山,等. 高血压患者慢波睡眠时长与夜间血压水平的相关性[J]. 医学研究杂志,2021,50(11):96-99,105.
[2] 姚涛,王张锋,张艳,等. 老年诊室高血压人群夜间高血压的检出率和相关因素分析[J]. 中国煤炭工业医学杂志,2023,26(4):400-405.
[3] 黄泰,姚晓光,李胜,等. 高血压患者夜间平均舒张压与中重度阻塞性睡眠呼吸暂停低通气综合征的关系[J]. 中华高血压杂志,2020,28(5):426-432.
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)