糖尿病的中西医结合防治

陈勇军
乐山市市中区茅桥镇中心卫生院 614011
在全球范围内,糖尿病已成为威胁人类健康的重大慢性疾病。据国际糖尿病联盟(IDF)数据显示,2023 年全球成年糖尿病患者已达 5.37 亿,预计到2045 年这一数字将增至 7.83 亿。在中国,糖尿病患病率已达 11.9%,患病人数超过 1.4 亿,其中 90% 以上为 2 型糖尿病。这一“甜蜜的负担”不仅影响患者生活质量,更带来心脑血管疾病、肾病、视网膜病变等严重并发症,给家庭和社会带来沉重负担。面对糖尿病的严峻形势,现代医学形成了西医规范化治疗与中医辨证施治相结合的综合防治体系。西医以精准的诊断、明确的药理作用和标准化治疗方案为特色,中医则依托数千年的理论积累,强调整体调节和个体化干预。理解中西医治疗的核心逻辑与实践方法,对糖尿病患者的长期管理至关重要。
中西医源于不同理论体系,但在“控糖、防并发症、改善生活质量”的目标上高度一致,这种“差异互补”是结合治疗的基础。
现代医学认为,糖尿病的核心是胰岛素分泌不足或胰岛素抵抗——前者如1 型糖尿病(胰岛 β 细胞被破坏,需终身用胰岛素),后者如占比 90% 以上的2 型糖尿病(多因肥胖、久坐、高糖饮食导致细胞对胰岛素不敏感)。此外,还有孕期激素变化引发的妊娠期糖尿病,以及胰腺疾病、药物导致的特殊类型糖尿病。 诊断上,现代医学依赖客观血糖指标:空腹血糖 ⩾7.0mmol/L 、餐后 2小时血糖≥ 11.1mmol/L,或糖化血红蛋白(HbA1c) ⩾6.5% ,即可确诊。治疗核心是“快速控糖 + 防并发症”,通过西药、胰岛素降低血糖,同时用降压药、调脂药保护心肾,避免高血糖损伤血管、神经等器官。饮食:总原则:控制总热量、定定量、均衡三大营养素。 简易口诀:“一拳主食、两掌蔬菜、一掌蛋白、拇指油脂”。食物 优先:燕麦、全麦、豆类、苹果。运动(:每周 ⩾150 分钟中等强度快走或太极;避免空腹运动防低血糖。药物一线:二甲双胍。二线:SGLT-2 抑制剂(恩格列净等)可护心护肾;GLP-1 受体激动剂(利拉鲁肽)减重佳。 胰岛素:HbA1c>10% 或随机血糖 >16.7mmol/L 可考虑短期强化。监测:家用血糖仪:空腹 + 随机每周 2 次;3 个月一次糖化血红蛋白(HbA1c<6.5%为达标)。中医视角:中医无“糖尿病”之名,根据“多饮、多食、多尿、体重减轻”的典型症状,将其归为“消渴病”,最早记载于《黄帝内经》。中医认为,消渴病的根本病机是阴虚燥热,病位在肺、胃、肾三脏:上消(肺燥):肺热耗伤津液,表现为“口渴多饮、饮不解渴”;中消(胃热):胃火旺盛加速食物消化,表现为“多食易饥、体重下降”;下消(肾虚):肾阴不足导致水液代谢失常,表现为“尿量多、尿色浑浊如膏”。. 现代中医将 2 型糖尿病分为 5 个常见证型: ① 阴虚热盛(口干、舌红) ② 气阴两虚(乏力、自汗) ③ 阴阳两虚(畏寒、夜尿) ④ 湿热困脾(口黏、苔黄腻). ⑤ 血瘀脉络(肢体麻木、舌暗)
中西医尽管认知不同,应避开三大常见误区,让治疗更有效临床中,许多患者因误解导致治疗走弯路,以下是最需警惕的3 个误区:误区1 :“中药无副作用,能替代西药”部分患者认为“西药伤肝肾,中药天然安全”,擅自停西药只吃中药。实则中药并非无副作用,如长期服何首乌可能伤肝,服甘草可能升血压;且中药降糖温和、起效慢,无法快速控制高血糖,停药可能导致血糖骤升,诱发酮症酸中毒。正确做法:中药是西药的“辅助”,需在西药控糖基础上配合中药调体;是否减西药,需根据血糖监测结果,在医生指导下进行。误区2 :“血糖达标就停药,不用再管”有些患者血糖达标后,觉得“病好了”就自行停药,结果血糖反弹。糖尿病是终身疾病,胰岛 β 细胞功能会逐渐下降,停药后胰岛负担加重,不仅血糖反弹,还会加速并发症进展。正确做法:血糖达标是“治疗有效”,不是“疾病治愈”;需长期坚持治疗,可在医生指导下减药(如从 2种西药减为 1 种),但绝不能擅自停药。3 :“只靠药物,生活方式不用改”部分患者认为“吃了药就能随便吃”,依旧高糖、久坐。实际上,生活方式是糖尿病治疗的“根基”——即使用药,高糖饮食仍会加重胰岛负担,久坐会加剧胰岛素抵抗,导致药物效果打折、剂量越用越大。正确做法:药物 + 生活方式“两手抓”,管住嘴(控热量、少精制糖)、迈开腿(规律运动),才能让治疗事半功倍。
居家操作 10 条小锦囊. 手掌测糖法:一拳头米饭 ≈25g 碳水,方便估算。“三黄”蔬菜稳糖:黄瓜、黄彩椒、黄花菜,低热量高纤维。饭后 10 分钟“靠墙静蹲”或“踮脚 100 次”,可降峰值血糖. 中药足浴方:桂枝 15g 、忍冬藤 30g 、红花 10g , 40∘C 泡 15 分钟,改善下肢循环(皮肤破溃者禁用)。.穴位按摩:每天按压“然谷穴”(足内侧)、“胰俞穴”(第 8 胸椎旁开 1.5 寸)各 3 分钟,可辅助降糖。低血糖急救:随身带 3 块方糖或 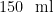 可乐,15分钟复测。胰岛素针头一次性,避免脂肪硬结。每半年眼底 + 尿微量白蛋白筛查一次,早发现并发症。情绪管理:每天 5 分钟“腹式呼吸”或冥想,可降低应激激素,有助控糖。建立“血糖日记”:日期- 早餐前后- 午餐前后- 晚餐前后-备注,复诊时带给医生。
可乐,15分钟复测。胰岛素针头一次性,避免脂肪硬结。每半年眼底 + 尿微量白蛋白筛查一次,早发现并发症。情绪管理:每天 5 分钟“腹式呼吸”或冥想,可降低应激激素,有助控糖。建立“血糖日记”:日期- 早餐前后- 午餐前后- 晚餐前后-备注,复诊时带给医生。
何时必须去医院?空腹血糖持续 >7mmol/L 或随机 >11.1 mmol/L,出现多饮多尿加重、体重骤降视物模糊、肢体麻木或足部破溃 . 恶心呕吐、呼吸有烂苹果味(警惕酮症酸中毒)糖尿病是终身病,但可控、可防、可逆(前期)。记住一句话:“管住嘴、迈开腿、心情美、药按时、监测勤”。把中西医优势结合起来,把复杂方案变成日常小习惯,您也能与健康人享有同等的寿命与生活质量。
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)