浅谈构建医院职能科室联动机制,筑牢医保基金安全防线

郭磊 李强
南京中医药大学附属盐城中医院 盐城市中医院 224001
一、引言:协同治理的迫切性与战略意义
1. 医保基金安全的新形势与新挑战;2. 医院内部管理痛点:协同不足的困境:“医保科孤岛”现象;信息壁垒林立;3. 构建协同机制的战略价值,促进医院高质量发展的内在需求;
二、医院职能科室在医保基金管理中的核心职责定位与协同关键点
构建协同机制的前提是清晰界定各核心职能科室在医保基金管理链条中的角色与责任。
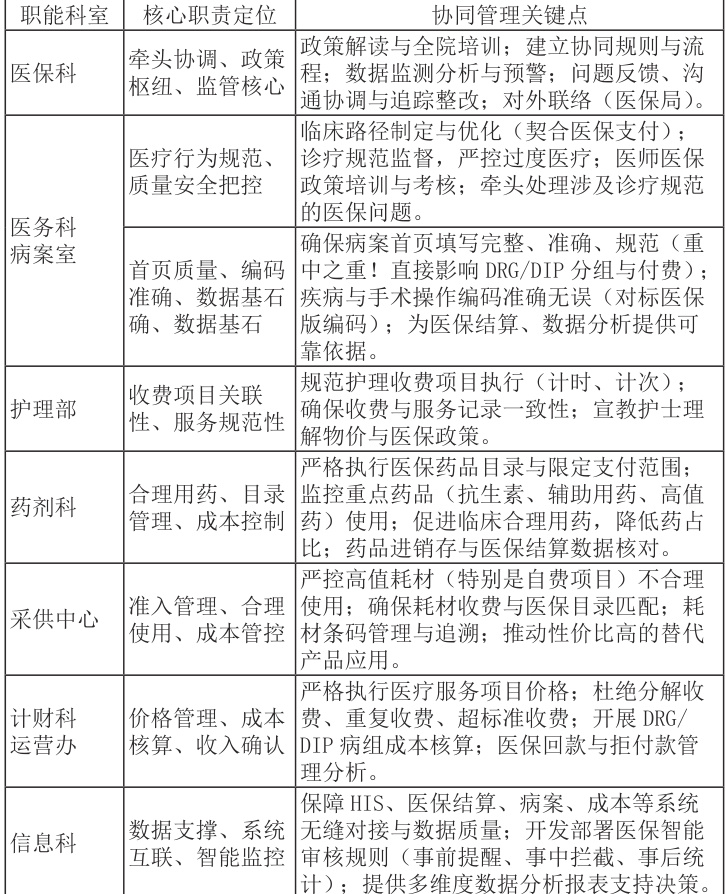
三、构建高效协同机制的路径与策略
打破壁垒,建立常态化、制度化、信息化的协同工作模式。
1. 顶层设计与组织保障:成立院级领导小组: 由医院主要领导挂帅,医保、医务、护理、财务、信息、病案、药剂、设备、质控等科室负责人为成员,负责医保基金协同管理的战略决策、重大事项协调与资源保障;设立协同管理办公室: 作为日常运作中枢,设在医保办或独立设置,配备专职协调员,负责制度落实、会议组织、信息传递、问题督办、绩效数据收集等;制定《医院医保基金管理协同工作制度》及《实施细则》: 明确协同目标、原则、组织架构、各部门职责、工作流程、会议机制、考核激励办法等。
2. 建立多层次沟通协调平台:定期联席会议制度:通报基金运行情况、分析突出问题、共商解决方案、部署重点工作;建立高效信息传递渠道;推行“问题工单”闭环管理。
3. 以数据驱动协同,强化信息化赋能:打破信息孤岛,构建“医保运营数据中心”: 整合 HIS、EMR、LIS、PACS、病案、医保结算、成本核算、物资管理等系统数据,形成统一视图;
开发智能化监控与决策支持平台:事前提醒: 在医生站、护士站、收费处嵌入规则引擎,进行实时提醒。
4. 聚焦核心业务场景的深度协同:
4.1 应对 DRG/DIP 支付改革:
协同主体: 医保办、医务部、病案科、信息科、财务科、运营办和临床科室。
协同内容: 病案首页质控、临床路径优化、病组成本精细化核算、异常病组分析干预、分组预测与反馈。
4.2 智能审核规则管理与优化:
协同主体: 医保办、信息科、医务部、护理部、药剂科、设备科、临床科室专家。
协同内容: 规则需求提出与论证;规则库维护与更新;审核结果分析;争议问题沟通与规则调优;将规则逻辑转化为临床可理解的规范。
4.3 高值药品耗材合理使用管控:
协同主体: 医保办、药剂科、设备科、医务部、临床科室。
协同内容: 制定重点监控目录与使用规范;实施处方前置审核与点评;开展使用合理性评价与公示;探索带量采购与替代方案;加强进销存与收费匹配核对。
4.4 医保拒付与飞行检查问题整改:
协同主体: 医保办(牵头)、责任科室、医务部、护理部、财务科、病案科等。
协同内容: 深入分析拒付/ 问题根源,制定针对性整改措施,修订制度流程,开展专项培训,落实责任到人,跟踪整改效果,防止复发。
四、结论与展望
医保基金的安全高效管理是医院在新时期实现高质量发展的生命线。唯有打破部门壁垒,树立“全院一盘棋”思想,构建以医保管理部门为枢纽、多职能科室深度协同、临床科室积极参与的联动共治机制,才能有效整合管理资源,形成监管合力。
展望未来,随着医保改革的深入推进和医疗技术的快速发展,协同管理的深度和广度将持续拓展。医院应不断优化协同机制,深化信息技术的应用,探索更精细化的成本管控和绩效引导模式,将医保基金管理深度融入医院整体战略和日常运营的血液中,最终实现医保基金安全、医疗质量提升、医院效益增长和患者负担减轻的和谐统一,助力医院高质量发展。
参考文献:
[1] 王宗凡. 医保支付方式改革对医院管理的影响与应对[J]. 中国医院管理,2021, 41(10): 1-4.
[2] 张录法,黄丞. 医疗机构内部医保精细化管理模式探讨[J]. 中国卫生经济,2020, 39(5): 15-18.
[3] 李玲,陈秋霖. 新医改背景下公立医院管理模式创新研究[J]. 管理世界,2022(2): 90-101.
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)