盆底肌电刺激联合护理干预对产后尿潴留患者膀胱功能恢复的影响分析

余姗姗 雷路路 李宝春
中国人民解放军陆军第七十二集团军医院 313000
产后尿潴留是常见分娩并发症,导致产妇无法自主排尿,严重影响膀胱功能恢复,甚至引发感染或长期排尿障碍。传统护理干预效果有限,需寻找更有效的治疗方法[1]。盆底肌电刺激近年已用于泌尿功能障碍康复,但其对产后尿潴留的疗效尚缺乏系统评价[2]。本研究结合盆底肌电刺激与护理干预,探讨该联合模式对促进产后尿潴留患者膀胱功能恢复的作用,为临床提供新思路和实践依据。
1 资料与方法
1.1 一般资料
本研究选取 2024 年 1–12 月我院 40 例产后尿潴留患者,随机分为对照组和观察组,各20 例。对照组年龄 22~36 岁,平均( 28.40±3.21 )岁;观察组年龄 23~35 岁,平均( 28.15±3.44 )岁。两组产次、分娩方式等基线资料比较差异无统计学意义(P>0.05 ),具有可比性。
纳入标准:(1)参照《妇产科学》相关诊断标准,产后 6 小时内未能自主排尿,或首次排尿后残余尿量 ⩾100ml ;(2)年龄处于 20~40 岁范围;(3)单胎妊娠且经阴道顺产;(4)无排尿功能障碍过往病史;(5)本人及家属知晓研究内容并同意,愿意配合完成治疗与随访。
排除标准:(1)存在产科并发症或接受剖宫产手术者;(2)患有泌尿系统疾病或神经系统疾病者;(3)产后出现感染、出血不止等其他严重并发症者;(4)曾有盆底功能障碍或慢性尿潴留病史者;(5)存在心理障碍或无法配合研究流程者。
1.2 方法
对照组接受常规产后护理,包括心理疏导、饮食指导、鼓励早期下床活动(产后6 小时坐起、8 小时站立),并采用腹部热敷(每日 2 次,每次 10–15 分钟)、会阴温水冲洗(每日2 次)以促进膀胱收缩和预防感染。无禁忌者口服五苓散颗粒( 5g/↕κ ,3 次/日),每日饮水量维持在 2000-2500ml 。若产后12 小时仍未排尿,则予以一次性导尿。
观察组在常规护理基础上,加用盆底肌电刺激治疗。使用 BT-6300 型康复仪,产后 6 小时内开始,每日 1 次,每次 20 分钟,连续 7 天。治疗参数为频率 35Hz 、脉宽250μs ,脉冲强度 15-35mA (以患者耐受为准),同时配合盆底肌主动收缩训练(每日 2 次,每组收缩5 秒、放松 10 秒)。并予维生素 B1 肌注( 10mg/ 日,连续 3 天)以促进神经恢复。治疗全程由护理人员监护,确保安全与舒适。
1.3 观察指标
(1)膀胱残余尿量:借助 B 超检测患者首次排尿后的残余尿量,判断膀胱排空能力。(2)首次自主排尿时间:记录从分娩结束到首次成功排尿的时长,比较两组排尿恢复进程。(3)尿潴留发生率:统计两组患者干预结束后残余尿量是否仍 ⩾100ml ,计算尿潴留发生率。
1.4 统计学处理
分析数据使用SPSS 26.0 统计软件,计量资料呈现为均数 ± 标准差( 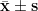 ),组间比较用独立样本t 检验;计数资料以频数和百分比呈现,组间比较用 χ2 检验。差异有统计学意义的标准为 P<0.05 。
),组间比较用独立样本t 检验;计数资料以频数和百分比呈现,组间比较用 χ2 检验。差异有统计学意义的标准为 P<0.05 。
2 结果
2.1 两组膀胱残余尿量比较
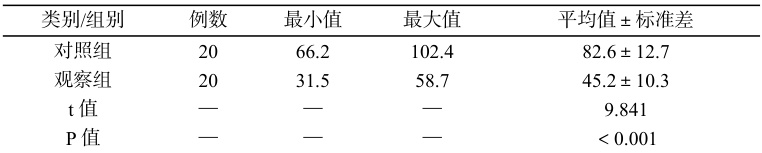
干预结束后,观察组膀胱残余尿量显著低于对照组,差异具有统计学意义(P<0.001),详见表 1。
表1:两组干预后膀胱残余尿量比较(ml)
2.2 两组首次自主排尿时间比较
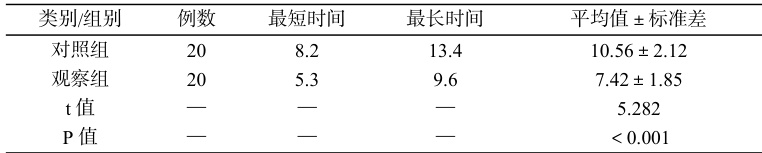
观察组首次排尿时间明显短于对照组,干预效果显著,差异具有统计学意义(P<0.001 ),详见表 2。
表 2:两组首次自主排尿时间比较(小时)
2.3 两组尿潴留发生率比较
根据 B 超检测结果,干预 7 天后观察组尿潴留发生率显著低于对照组,差异有统计学意义( P<0.05 ),详见表 3。
表3:两组干预后尿潴留发生率比较

3 讨论
产后尿潴留多因盆底肌肉损伤、神经传导功能下降及膀胱感知迟缓所致,易导致膀胱过度扩张和慢性排尿障碍。传统护理以被动调节为主,效果有限[3]。本次研究采用盆底肌电刺激联合护理干预,通过低频电刺激激活逼尿肌反射,增强盆底肌张力与协调性,从而改善自主排尿能力。结果显示,该联合方法显著减少膀胱残余尿量、缩短首次排尿时间、降低尿潴留发生率,效果优于单纯护理。配合心理支持、功能训练及个体化指导,可进一步提高患者依从性与疗效。该方案安全无创、起效迅速,适于临床推广。
参考文献
[1]罗穗豫,徐俊,蔡西国,等.电刺激联合生物反馈对女性压力性尿失禁患者盆底肌收缩及时性的影响[J].临床医学,2025,45(07):80-82.
[2]黄菊英,胡辉艳,余龙英,等.低频电刺激联合肌筋膜疗法对盆底肌筋膜疼痛的疗效 观察[J].中国当代医药,2024,31(30):45-48.
[3]邓青梅,梁茹英,毛伟梅.电刺激联合肌筋膜手法按摩治疗盆底肌高张力性疼痛的临床效果[J].中外医学研究,2025,23(14):107-110.
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)