微创手术治疗脑囊虫病 20 例临床分析

虎志涛
大理州人民医院 云南大理 671000
脑囊虫病是由猪带绦虫幼虫寄生于中枢神经系统所致的寄生虫病,临床表现多以癫痫、头痛、颅压增高为主,若治疗不及时可引发严重神经功能障碍甚至危及生命。目前治疗以药物和手术为主,药物虽可杀灭部分囊虫,但常伴有炎性反应,且对部分病灶疗效不佳。传统开颅手术虽然效果确切,但创伤较大、恢复慢。随着神经外科技术的发展,神经导航、内镜辅助等微创手术逐渐成为脑囊虫病治疗的新选择。其具备定位精准、创伤小、并发症少等优势,在临床中应用逐渐增多。本研究回顾分析 20 例采用微创手术治疗的脑囊虫病患者,评估其疗效及安全性,旨在为临床推广微创治疗策略提供参考依据。
1 资料与方法
1.1 一般资料
本研究回顾性分析我院神经外科自2021 年1 月至2024 年12 月期间收治的 20 例脑囊虫病患者的临床资料,所有患者均接受微创手术治疗,术前均经影像学(MRI 或 CT)检查及血清囊虫抗体检测确诊为脑囊虫病。其中,男性 12 例,女性 8 例;年龄范围为 18~55 岁,平均年龄( 36.7±10.2 )岁。病程 0.5~4 年,平均病程( 1.9±1.1 )年。主要临床症状包括癫痫发作 16例( 80% )、持续性或间歇性头痛 14 例( 70% )、恶心呕吐 7 例( 35% )、视力模糊 4 例( 20% )、不同程度的意识障碍 3 例( 15% )。所有患者术前Karnofsky 功能状态评分(KPS)为 60~90 分,平均( 75.5±8.2 )分。囊虫病灶分布情况:单发病灶 11 例( 55% ),多发病灶 9 例( 45% );病灶主要位于顶叶(7 例)、额叶(5 例)、颞叶(3 例)、小脑(3 例)及脑室系统(2 例)。影像学提示多数囊肿呈囊实性改变,部分合并周围水肿。
1.2 方法
20 例患者均在全麻下行微创手术,术前使用神经导航或立体定向系统辅助,结合 MRI 成像数据精确定位囊虫病灶。根据病灶的解剖部位、大小、数量及与周围重要功能区的关系,个体化选择手术入路和方式,主要包括以下三种:
(1)钻孔引流术:适用于脑室系统或深部实质性单发囊虫病灶,病灶相对液化明显、无显著粘连者。通过定位钻孔路径,插入引流管或导管直接引出囊液,并进行灌洗清除,必要时注入抗寄生虫药液,避免囊液在脑内扩散。
(2)神经内镜辅助下囊肿清除术:适用于脑室内或透明隔囊虫病灶。内镜通过皮质通道到达囊肿位置,在直视下进行囊肿切开、完整摘除或吸引清除,同时处理囊肿腔内残渣及周围反应性组织,减少对邻近脑组织损伤,提高手术安全性。
(3)立体定向定位下微型开颅囊肿切除术:适用于大脑半球皮质下浅表或多发病灶者,行 1.5-2.5cm 小骨窗开颅,在显微镜辅助下分离囊肿周围粘连,完整切除囊体。若病灶破裂或钙化,则行囊腔灌洗和病灶减压处理。
1.3 观察指标
第一,围手术期相关指标。手术时间:从皮肤切开至缝合结束的总时间。术中出血量:由手术室麻醉记录单统计。住院时间:从术前住院至出院的总天数;
第二,临床症状改善情况。癫痫发作频率:记录术前 1 个月与术后 1个月的癫痫发作次数,比较手术前后变化。头痛程度评分:采用视觉模拟评分法(VAS),0 为无痛,10 为剧痛,比较术前与术后 1 个月评分变化。神经功能状态:术前与术后第 1 个月评估 Karnofsky 功能评分(KPS),评价生活质量变化。
第三,并发症发生情况。术后观察是否出现以下并发症:脑组织损伤、新发神经功能缺损、囊虫囊液破裂引起的脑膜炎样反应、术后颅内感染、
癫痫持续状态、脑积水等。
1.4 统计学处理
采用 SPSS22.0 统计软件进行分析,计量资料以( 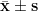 )表示,术前术后比较采用配对 t 检验, P<0.05 为差异具有统计学意义。
)表示,术前术后比较采用配对 t 检验, P<0.05 为差异具有统计学意义。
2 结果
2.1 围手术期相关指标
手术时间:20 例患者的平均手术时间为( 76.4±12.7 )分钟,其中最短为 58 分钟,最长为 102 分钟。术中出血量:平均术中出血量为( 14.8± 4.3)ml ,大部分病例出血量小于 20ml ,无需术中输血。住院时间:患者住院总时长为( 8.6±2.1 )天,较传统开颅手术明显缩短。
2.2 干预前后临床症状改善情况对比
干预后患者癫痫发作频率、VAS 评分、KPS 评分显著优于干预前( P<0.05 )。见表 1。
表 1:干预前后临床症状改善情况对比( 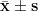 )
)

2.3 术后并发症发生情况
术后 20 例患者中未出现并发症,并发症发生率为 0.0% 。
3 讨论
脑囊虫病是中枢神经系统常见的寄生虫病之一,临床以癫痫发作、颅压增高及头痛为主要表现。随着人口流动与诊断技术提升,该病的检出率呈上升趋势。传统治疗方式以药物驱虫为主,适用于早期或多发病灶患者,但对于形成明显占位效应、病灶局限且症状明显者,药物治疗往往效果有限,易引发炎症反应、加重水肿[1]。外科干预成为必要的治疗手段之一。近年来,随着神经导航、立体定向技术与神经内镜的成熟应用,微创手术逐步成为脑囊虫病外科治疗的新趋势。本研究结果显示,20 例患者均顺利接受微创手术治疗,术中平均出血量仅( 14.8±4.3)ml ,平均住院时间为( 8.6±2.1 )天,无严重并发症发生。术后癫痫发作频率显著下降,头痛明显缓解,KPS 评分提高,说明微创手术在控制症状、清除病灶和改善生活质量方面具有确切疗效。
这主要是因为,微创手术在脑囊虫病治疗中具有明显优势:第一,精准定位,保护功能。术前结合 MRI/CT 三维重建及导航系统精确定位病灶,术中采用显微镜或神经内镜辅助操作,避开功能区,减少脑组织损伤。第二,创伤小、恢复快。通过小骨窗、钻孔等微通道进入病灶区域,操作路径最小化,降低术中牵拉与出血风险,患者术后恢复迅速。第三,并发症少。操作可控性强,有效避免囊液外溢导致的脑膜炎反应或脑积水,术后无严重感染、功能缺损等并发症。第四,操作灵活,适应广泛。针对单发或局灶性病灶可选择不同入路(立体定向、内镜、钻孔引流等),适应病灶深浅、大小与位置差异[2]。
综上所述,微创手术在治疗脑囊虫病方面显示出良好的临床应用价值,具备安全、有效、恢复快等优点。
参考文献:
[1]李强,赵辉,王磊.神经内镜在脑囊虫病微创手术治疗中的应用分析[J].中国微侵袭神经外科杂志,2022,27(4):321-324.
[2]陈晓东,孙建国,刘洋.微创神经外科技术治疗颅内囊性病变的临床研究[J].临床神经外科杂志,2021,18(6):411-414.
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)