血小板减少症患者静脉采血后出血风险管理

谭梦竹 谭雪辉通讯作者
重庆大学附属三峡医院 重庆市万州区 404000
一、引言
血小板参与机体的凝血过程 , 并释放多种凝血因子在止血过程中起非常重要的作用。血小板减少症(Thrombocytopenia)是指外周血血小板计数(PLT)低于正常范围(通常 <100×10□ed⊥/L) ),可因骨髓造血障碍、免疫性破坏、药物影响或消耗性凝血病等因素引起。采血作为临床常见的侵入性操作,可能诱发局部出血、血肿甚至严重出血事件。静脉采血是临床常用的一项护理技术,操作简单,但也会出现对静脉的损伤。血小板减少症患者由于血小板数量减少或功能异常,凝血机制存在缺陷,静脉采血后出血风险显著高于普通人群。临床数据显示,此类患者静脉采血后出血发生率高达 25.03% ,不仅增加患者痛苦,延长采血部位按压时间,还可能引发局部血肿、感染等并发症,影响患者治疗体验与康复进程,增加医疗成本。静脉采血作为常规诊疗操作,在血小板减少症患者中易引发皮下出血、瘀青甚至血肿,增加患者疼痛和感染风险,影响后续治疗。因此,如何有效管理血小板减少症患者静脉采血后的出血风险,已成为血液科护理的重要课题。
二、危险因素分析
导致血小板减少症患者在静脉采血后出血的因素主要包括患者相关因素和操作相关因素。其中患者相关因素是指与患者自身身体条件相关的影响静脉采血后出血几率的相关因素,操作相关因素是指与医护人员等操作人员技术水平相关的影响静脉采血后出血几率的相关因素。
患者自身因素在静脉采血后出血风险中起关键作用。血小板计数是重要预测指标,当血小板计数(PLT) 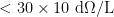 时,出血风险显著升高。此外,凝血功能异常(如 PT 或 APTT 延长)可进一步增加出血概率,尤其在合并抗凝治疗的患者中。血管条件同样影响止血效果,老年患者及长期接受化疗者常因血管弹性下降、管壁脆性增加而导致穿刺后止血困难。合并症如肝病、弥散性血管内凝血(DIC)及尿毒症等,可通过多种机制(如凝血因子缺乏、血小板功能障碍)加剧出血倾向。药物影响不容忽视,抗凝药物(如华法林、肝素)及非甾体抗炎药(NSAIDs)可能干扰正常凝血过程,增加穿刺后血肿或瘀血风险。因此,针对血小板减少症这类高风险患者,需采取个体化干预策略以降低出血并发症。
时,出血风险显著升高。此外,凝血功能异常(如 PT 或 APTT 延长)可进一步增加出血概率,尤其在合并抗凝治疗的患者中。血管条件同样影响止血效果,老年患者及长期接受化疗者常因血管弹性下降、管壁脆性增加而导致穿刺后止血困难。合并症如肝病、弥散性血管内凝血(DIC)及尿毒症等,可通过多种机制(如凝血因子缺乏、血小板功能障碍)加剧出血倾向。药物影响不容忽视,抗凝药物(如华法林、肝素)及非甾体抗炎药(NSAIDs)可能干扰正常凝血过程,增加穿刺后血肿或瘀血风险。因此,针对血小板减少症这类高风险患者,需采取个体化干预策略以降低出血并发症。
操作技术是影响静脉采血后出血风险的另一关键因素。穿刺技术的熟练程度直接影响血管损伤程度,反复穿刺或使用过大针头(如 >216 )会显著增加血管内膜损伤风险。采血技术方面,保持操作轻柔、确保一次穿刺成功可降低出血发生率,而同一部位反复穿刺会显著增加皮下出血风险。按压时间不足是导致出血的常见原因,数据显示常规按压 3 分钟的患者出血发生率达 28% ,而按压 ⩾5 分钟可降至 9% (P⟨0.01) )。此外,按压方式不当如使用棉签按压面积过小、施加压力不均匀等,会导致局部压力分布失衡,成为皮下出血的主要原因。因此,规范化的采血操作流程、选择合适的穿刺针型号、确保足够的按压时间及正确的按压方式,是减少采血后出血并发症的重要措施。对于血小板减少症患者这一类高风险患者,更应严格遵循最佳操作规范以最大限度降低出血风险。
三、临床研究进展
静脉采血尤其是血小板减少症患者静脉采血后出血风险的管理需要从操作技术改进和止血方法优化两个维度进行综合干预。研究表明,护理人员的操作熟练度与穿刺后并发症的发生率呈显著负相关(安晓霞,2010)。优化穿刺技术,如采用 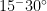 角进针并结合快速回针法,可减少血管壁损伤,使皮下瘀血发生率降低。
角进针并结合快速回针法,可减少血管壁损伤,使皮下瘀血发生率降低。
穿刺后护理策略的改进同样至关重要,多项研究证实,延长按压时间、局部止血材料应用、机械加压装置以及压脉带二次压迫等措施可显著降低出血风险。
在止血策略方面,延长按压时间是最基础且有效的方法。罗丽(2012)的研究显示,血小板计数 <50×10□edΩ/L 的患者拔针后按压 15 分钟以上,可有效减少瘀血发生率。对于需要长期静脉通路的患者,明胶海绵贴敷可提供更持久的止血效果。李向军和陈月香(2017)发现,可吸收明胶海绵不仅能通过物理压迫和促凝因子释放实现快速止血降低渗血率,还能延长留置针的平均使用时间1-2 天,减少患者反复穿刺的痛苦,在保护了患者血管的同时 , 也可减少护士的工作量。同时采用可吸收明胶海绵敷贴可有效减少针眼处感染风险,在人均成本方面,其同样具有相对优势。
对于行动不便或无人陪护的患者,机械加压装置(如橡皮联合弹力绷带)可提供稳定的压力,使瘀斑发生率从13.88% 降至3.75%(许丽炜等,2018)。此外,压脉带压迫作为一种新兴策略,操作方法简单、实用、成本低,止血效果好,能有效缩短止血时间,有效降低瘀血、血肿发生率(张桂萍等,2025)。
四、出血风险管理措施
静脉采血尤其是血小板减少症患者静脉采血后出血风险管理的具体措施主要包括预防性措施和干预性措施两方面。
预防性措施是指在采血前及采血中减少出血诱因,包括人员培训、采血前评估、优化采血操作、止血方法和患者教育改进 5 个方面。人员培训是对参与静脉采血的护理人员进行专项培训,内容涵盖血小板减少症病理生理知识、采血操作规范、不同止血方法原理及应用等,提升护理人员专业水平。采血前评估则详细评估患者血小板计数、凝血功能、既往出血史等,根据评估结果制定个性化采血及止血方案。优化采血操作主要在于采用小号采血针,控制采血速度,减少血管损伤,同时要避免在同一部位反复穿刺。止血方法改进要求使用新型止血材料,如含凝血酶的止血贴,配合正确的按压方法及时间,并根据患者凝血情况调整按压时长。患者教育强调医务人员应向患者及其家属充分告知出血风险,教会患者如何观察出血症状。
干预性措施是指在采血后主动控制出血,包括改变压迫方式与时间、新型止血材料的应用。改变压迫方式与时间是指对于出血风险较低的患者,采用传统按压止血方法,但需严格规范按压时间和方法,按压时间不少于 10 分钟。例如采用拇指按压法,拔针后使用棉签迅速按压穿刺点,用拇指指腹沿静脉走向在穿刺处,其余四肢握在肘关节上,禁止边按边揉,采用顺血管方向垂直穿刺点按压,按压力度适中,以能触摸到血管搏动为宜。应用新型止血材料是指对于出血风险较高的患者,使用新型止血材料,如含凝血酶的止血贴、止血海绵等,在采血后立即将止血材料覆盖在穿刺点上,再进行按压,可有效缩短止血时间。对于血小板严重减少或凝血功能障碍的患者,可在采血前预防性使用止血药物,如凝血因子制剂等,具体用药方案需根据患者病情和医生建议确定。
五、结论
综上所述,通过人员培训、采血前评估、优化采血操作、止血方法和患者教育 5 个方面的改进以及采血后干预性措施的加强,可以有效降低静脉采血后瘀血、血肿的发生率,提高护理质量。在临床工作中还需注意,要根据患者的年龄、病情、凝血功能、健康教育知晓程度等相关因素,选择合适的止血按压方法及提高健康教育的知晓率。
参考文献:
[1] 罗丽 . 血小板减少患者静脉穿刺拔针后按压时间及护理效果的研究[J]. 医药前沿 ,2012,2(8):238-238.
[2] 许丽炜 , 金爱云 , 蔡芳辉 . 低血小板患者穿刺处有效止血方法的探索与实践 [J]. 护理与康复 ,2018,17(6):103-104.
[3] 李向君 , 陈月香 . 明胶海绵对预防血小板减少患者留置针渗血的效果观察 [J]. 齐齐哈尔医学院学报 ,2017,38(23):2824-2826.
[4] 张桂萍 , 种世桂 , 李银银 , 等 . 肘静脉采血后压脉带压迫止血的效果研究 [J]. 临床医学研究与实践 ,2025,10(10):122-125.
[5] 安晓霞 . 静脉采血后皮下淤血的原因及防治 [J]. 临床合理用药杂志 ,2010,3(23):104-105.
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)