大数据技术在医保基金监管中的探索与应用研究

张子静
上海市民政第三精神卫生中心 200435
引言
医保基金作为保障群众基本医疗权益的资金来源,其安全、合理、高效使用对医院可持续发展具有重要意义。近年来,随着诊疗服务需求持续 基金支出结构日益复杂, 医保基金监管工作面临多源数据分散、信息核对压力大、风险识别难度高等 技术凭借数据 挖掘与动态分析等优势,已在医疗质量管理、设备监测及资源调 泛应用,为医院探 能化监管模式提供了可行路径。本文围绕医保基金监管中的数据质量提升、 识别和合规使用监测,探讨大数据技术的应用优势与实现方法,以期为医院强化基金安全管理、提升资金使用效益提供有益参考。
1 大数据技术在医保基金监管中的应用优
1.1 有利于提升医保结算数据质量
在医院医保基金管理中,结算数据作为整个基金流转和监管的基础,关系到资金使用的规范性和准确性。大数据技术的引入使医院能够对结算过程中的各类信息进行多维度采集和动态关联,强化数据的一致性与可验证性[2]。依托大数据的实时分析能力,相关结算信息可实现跨部门、跨系统的快速核对,减少信息孤立带来的数据误差。另外,结合数据质量监测与自动化校验,亦有助于持续提升结算数据的真实性和完整性,从而更好保障医保基金使用的安全和高效。
.2 有利于实现违规风险智能识别
依托大数据技术的深度应用,医院在医保基金管理中能够更全面地掌握各环节产生的多维数据,并采用智能化的关联分析及时捕捉潜在的异常信息。经过对结算、诊疗及费用数据的动态比对与模型挖掘,有助于在海量信息中自动发现可疑风险点,提升违规行为识别的针对性和及时性。大数据所具备的模式分析与趋势研判能力,能够支持医院对风险苗头的预警干预,减少基金使用中的漏洞和浪费31]。随着智能化识别手段的不断完善,医院在医保基金监管中的数据支撑力和风险防控水平也将持续增强,更好保障基金的安全合规运行。
1.3 有利于提高医保基金使用效率
在医保基金管理中,资金使用效率直接影响医院运行的可持续性与基金保障能力。依托大数据技术,医院可以对历史结算数据、病种结构、用药模式等进行深入分析,科学掌握基金使用的结构性特征和变化趋势。利用对多维数据的交叉对比和综合评估,有助于优化医保费用的预算测算与资源分配,推动基金在不同诊疗环节和人群中的合理使用。同时,大数据的可视化分析能力为管理层提供直观、量化的决策依据,促进医院内部管理环节的统筹协调,提高医保资金周转和使用的整体效益,进一步提升基金的使用安全性与可持续性。
2 医保基金监管的现状
2.1 数据质量管理水平不高
当前,在实际基金管理与核算过程中,部分涉及医保结算的数据在采集、对接和整理时,因来源多样、标准不一,仍存在信息衔接不够紧密的情况,数据之间的一致性和准确性有待加强[4]。不同科室、不同环节对数据质量的把控程度也存在差异,影响了对医保基金使用情况的综合分析与有效监管。整体来看,数据质量管理尚未完全适应医保基金高效、规范监管的需求,仍需在后续工作中不断完善。
2.2 风险识别手段滞后单一
在医保基金监管过程中,风险识别是保障基金安全和使用规范的关键一环。受制于多部门数据分散及信息交互深度有限,部分医院在日常管理中对可疑数据的识别仍以人工核对或传统稽核为主,自动化分析与动态研判的应用程度相对较低。由于缺乏多维度、实时化的数据分析支持,潜在的违规风险点往往难以及时发现,易出现风险信号隐蔽、处理滞后的情况。这在一定程度上增加了监管工作的难度,也对医保基金的安全合规使用提出了更高要求。
2.3 合规使用监测机制薄弱
医保基金使用环节贯穿医院诊疗、收费到结算的全过程,各环节合规情况对基金运行安全具有直接影响。但从日常监管来看,部分数据监测尚未 时贯 的合理性与执行情况缺乏多维度的动态比对。涉及费用结构、报销比例及不 统化分析,难以及时发现潜在的异常或资源分配不均等问题。对于重点科室、大额费用或特殊诊疗行为, 测和核查也多依赖阶段性抽查,过程化管理和追溯支持不足。这在一定程度上不利于基金资源的合理配置和高效利用,也容易埋下违规使用的隐患,对后续完善监测机制提出了更高要求。
3 大数据技术在医保基金监管中的具体方法
3.1 建立医保结算数据质量管控机制
医保基金结算数据作为反映基金使用真实情况的核心依据,是实现科学监管和防范风险的保障。因此,医院亟需结合大数据技术,构建覆盖全流程的结算数据质量管控机制,进一步提升数据的规范化水平和可追溯性,为后续各项智能监管工作提供可靠支撑[5]。在实际应用中,医保基金结算数据质量管控需围绕标准采集、精准核对、实时监测、闭环改进等环节(表1),形成多部门协同、动态优化的工作格局,推动医院内部管理更精细、更高效。
其一,统一数据采集标准。各科室应根据医保基金结算要求,严格落实诊疗、用药、费用等信息的规范录入,做到数据项完整、格式一致。信息科要利用数据接口和院内系统集成,减少多次录入和口径差异,确保基金相关数据从源头即具备一致性和完整性。其二,完善核对与清洗机制。财务科与医保办可依托大数据分析工具,建立多维度核查规则,如同一患者多次结算、重复收费项目等自动对比识别,形成疑点数据清单,并及时反馈至相关科室复核。针对核查中发现的常见问题,设定周期性回溯检查,进一步提升数据准确度。其三,开展动态质量监测。利用可视化大屏或分析看板,医保办可对基金结算重点环节实现实时动态监测,关注不同病种、不同金额区间和重点人群的结算趋势变化。一旦数据波动异常或与历史均值偏差明显,系统可自动预警并提示相关人员核实,形成及时有效的干预闭环。其四,落实闭环整改和标准更新。在大数据支撑下,医院可定期组织财务科、医保办、临床及信息科联合开展数据差异分析会,针对核查发现的问题总结原因,形成可追溯台账。对高频环节可结合实际情况修订录入规范或优化系统接口,并开展有针对性的人员培训,不断固化成果。利用以上措施,医保基金结算数据可实现从源头到过程、再到结果的全链条动态质控,既强化了数据的真实可溯性,也为后续风险智能识别和使用效益分析奠定了坚实基础。
表 1 医保基金结算数据质量管控示意表

3.2 开发违规风险智能识别模型
不同于传统的人工稽核方式,智能识别模型通过对历史结算数据的深入学习和规律挖掘,可以形成可量化的风险评分方法,并且结合灵活设置的动态阈值,实现对违规风险的实时预警。
医院可结合结算数据中与违规风险高度相关的变量信息,如单次就诊费用、报销比例、住院天数、诊疗项目出现的频次以及病种与诊疗的匹配程度等,设计出包含多项指标的特征体系。基于这些变量,模型会对每一条结算记录进行多因素的风险打分,确定其出现违规的可能性有多高。各项指标在评分中的影响程度(即权重)可以通过对历史数据的拟合和验证,反映出不同变量对违规风险的贡献大小。
为了进一步量化违规可能性,模型会将初步的风险得分转化为发生违规行为的概率值,这个概率值越接近一,说明该记录存在违规风险的可能性越高。为了保证识别结果的准确性和可操作性,医院在实际应用中可以结合不同科室、不同病种及历史数据分布情况,动态调整风险阈值,设定合理的预警范围。对于超过阈值的高风险记录,系统会自动标记并生成可疑记录清单,提醒财务科、医保办或相关管理人员及时开展核查和复核,做到对重点风险的实时发现和快速响应,有效提高基金监管的针对性和覆盖面。
当风险得分或概率值超过设定阈值时,系统会将这些记录自动纳入可疑清单,并通过可视化分析平台实时推送给财务科或医保办,方便后续的重点核查。对于多次出现高风险记录的诊疗项目或科室,可纳入重点监管范围,持续跟进和优化管理措施。这一智能识别方法利用风险评分、概率预测和分级预警,形成了从发现到处置的完整闭环,既与前期的数据质量管控和风险识别思路一致,又与后续合规使用监测环节相辅相成,为医院持续提升医保基金监管水平提供了可持续的技术支撑。
3.3 完善医保基金合规使用监测体系
在大数据技术支持下,建立科学的合规使用监测体系,是医院保障医保基金合理分配与高效利用的重中之重。利用引入多维数据分析与智能追踪,医院可实现对基金使用全过程的动态监管,将管理重心从事后核查逐步前移到实时监测和事前干预,切实提升基金安全性和使用效益。医保基金合规使用监测应围绕关键数据采集—过程异常识别—结果跟踪评估三大核心环节(图1),形成闭环化管理。
第一,在日常结算中,信息科和医保办要实时采集各科室的基金支出明细、病种分布、费用结构等基础数据,保证数据来源的完整与更新及时。结合前期建立的结算数据质控和风险识别模型,可在系统内设置监测阈值,对超限或结构异常的基金支出进行自动标记。第二,医院可采用大数据平台对不同科室、不同诊疗项目的基金使用情况进行横向对比和纵向趋势分析,及时发现使用效率明显偏离常规区间的项目,明确是否存在资源配置不合理或潜在违规苗头。对于重点监测单元,可设定周期性分析,及时将发现的问题反馈至相关科室核实整改。第三,在结果跟踪上,医保办应定期对已标记的异常支出进行复审,并对核实属实的问题项目建立整改台账。利用与财务、临床科室共同研判可疑环节,结合大数据可视化看板,动态调整监测重点及预警阈值,形成数据驱动的闭环改进。同时,结合季度或年度基金使用分析,输出阶段性监测报告,为管理层提供科学依据,进一步优化预算编制和资源配置策略。这一套合规监测闭环可使医保基金在院内可实现从数据源头到使用过程、再到结果复核的全链条追溯与监督,强化了各环节的责任落实,也为后续预算优化和效益提升提供数据支撑。
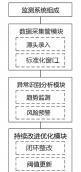
图 1 医保基金合规使用监测流程图
4 结语
依托大数据技术,医院在医保基金监管中可不断完善数据质控、风险识别与合规监测等关键环节,形成全过程、全链条的智能化管理模式。随着相关机制的不断成熟,医保基金使用的安全性、透明度和效益将持续提升,为医院高质量发展和基金可持续运行提供有力支撑。
参考文献
[1]林坚.医保基金监管对医院价格精细化管理行为的影响及配合策略[J].中国总会计师,2024,(10):86-88.
[2]马泽菲.A 市城镇职工基本医疗保险基金监管困境及优化路径[D].吉林大学,2024.
[3]郭晋晖.两家医院涉嫌骗保被通报大数据模型为医保监管赋能[N].第一财经日报,2024-06-27(A06).
[4]曹阳阳.基层医疗保险基金监管的问题研究[D].山东大学,2024.
[5]习艺格.医保支付方式改革背景下县域医疗保险基金支付监管研究[D].吉林大学,2024.
[6]孙志阳.“互联网+”与大数据技术导向下医保服务信息化建设对策探微[J].数字通信世界,2024,(01):164-166.
作者简介:张子静(1979.10—),女,汉,浙江宁波,本科,中级,研究方向:医保管理、信息管理。
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)