医教融合视域下BOPPS工作坊联合OSCE考核系统在耳鼻喉教学的应用

高宇翔
温州医科大学附属台州医院耳鼻喉科 浙江 温州 317000
医学教育改革背景下,医教融合强调临床教学与医疗实践的深度协同,而规范化培训是培养临床医师核心能力的关键环节[1]。耳鼻喉科具有解剖结构复杂、操作技能要求高的特点, 传统"讲授-观摩"教学模式存在学生参与度低、临床转化能力弱等问题。 PS 教 过导入、 前测、参与式学习、后测及总结六环节,构建闭环式教学体系,可提升学习主动性, OS (客观结构化临床考试)作为国际公认的临床能力评估工具,通过多站点模拟考核全面评价学员实践能力[2]。本研究将两者结合,探索其在耳鼻喉规培教学中的应用价值,为教学改革提供依据。
1 资料与方法
1.1 研究对象
选取2024 年10 月—2025 年7 月在我院耳鼻喉科规培的60 名住培医师及实习见习生,均为本科及以上学历,自愿参与本研究。采用随机数字表法分为实验组和对照组,各30 人。两组性别、年龄、学历构成等基线资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 教学方法
两组均由相同师资授课,培训周期为3 周,每周 4 学时理论课+2 学时临床实践。
对照组(传统教学):采用"理论讲授+病例示范"模式。教师课堂讲授耳鼻喉科解剖、生理、疾病诊疗等知识,结合典型病例进行分析;临床实践中由带教老师带领查房,演示检查操作(如耳镜使用),学员被动观摩记录。
实验组(BOPPS 教学):按六环节实施教学:
1.导入(Bridge-in):以临床问题或典型案例切入。如展示"反复咽痛伴发热3 月"的扁桃体炎病例及喉镜图像,提问"如何鉴别急性与慢性扁桃体炎?手术指征是什么?";或播放人工耳蜗植入术视频,引发对听力障碍治疗的讨论,激发学习兴趣。
2.教学目标(Objective):明确知识、技能及态度目标。如"掌握鼻窦炎的 CT 影像特征"(知识)、"规范完成鼻咽镜检查操作"(技能)、"建立医患沟通中的同理心"(态度)。
3.前测(Pre-assessment):通过雨课堂推送5 道选择题(如"中耳包括哪些结构?"),课上统计正确率,针对薄弱点调整教学重点。
4.参与式学习(ParticipatoryLearning):①小组讨论:6 人一组分析"突发性耳聋"病例,推导诊断依据及治疗方案;②技能实操:在仿真模型上练习鼓膜穿刺、鼻腔冲洗等操作,教师巡回指导;③角色扮演:模拟"儿童腺样体肥大"的医患沟通场景,训练病史采集与知情同意告知能力。
5.后测(Post-assessment):发放"喉梗阻急诊处理"病例分析题,小组提交诊疗方案,教师点评共性问题。6.总结(Summary):梳理重点(如鼻窦炎分型与治疗原则),布置课后任务(查阅最新指南中过敏性鼻炎的免疫治疗进展)。
1.3 效果评估
1.3.1OSCE 考核
培训前后各进行1 次OSCE 考核,设4 个站点,具体站点情况如下:
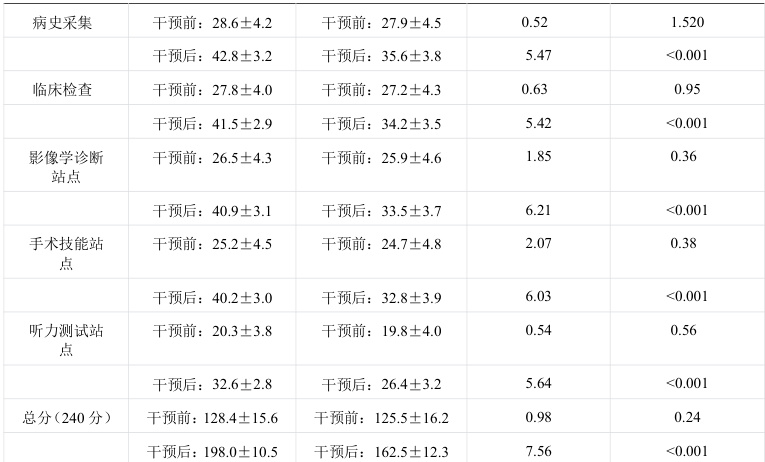
表1 具体的站点培训考核情况

1.3.2 问卷调查
培训结束后发放匿名问卷,含13 项问题,评价OSCE 考核的设计合理性(如"站点设置是否覆盖核心能力")、品质(如"评分标准是否清晰")及效能(如"是否促进临床思维提升"),采用Likert5 级评分(1=非常不同意,5=非常同意)。
1.4 统计学方法
采用SPSS20.0 软件分析。计量资料以(x±s)表示,组间比较用独立样本t 检验,组内比较用配对t 检验;计数资料以[n(%)]表示,采用χ²检验。P<0.05 为差异有统计学意义。
2 结果
2.1OSCE 考核成绩比较
干预前,两组 OSCE 各站点成绩差异无统计学意义(P>0.05);干预后,实验组各项成绩及总分均显著高于对照组(P<0.05),且实验组自身前后对比提升更明显(表2)。
2.1.2 问卷调查结果
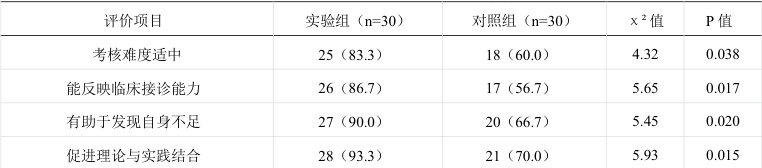
实验组对 OSCE 考核的认可度显著高于对照组(P<0.05),尤其在"考核反映真实临床能力"(86.7%vs56.7%)和"促进自主学习"(90.0%vs53.3%)方面差异明显(表2)。
表 2 两组学员对 OSCE 考核的评价[n(%)]
3 讨论
传统教学中,医学生常被动接受知识,难以将理论转化为临床能力。BOPPS 模式通过"目标导向-参与互动-反馈改进"的闭环设计,其中导入环节以真实病例为锚点,参与式学习中,小组协作分析"眩晕待查"病例[3],需综合运用解剖(前庭结构)、病理(梅尼埃病机制)及诊疗规范,培养临床思维,前测发现"颈部淋巴结分区"知识薄弱后,及时增加图谱讲解,后测验证掌握情况,形成教学闭环。
本研究显示,实验组 OSCE 总分显著高于(P<0.05),印证了BOPPS 模式对能力培养的有效性,与既往在外科教学中的研究结果一致。OSCE 通过多维度评估可以打破传统笔试的局限性,首先,在统一模型上考核鼻咽镜操作,避免因患者个体差异导致的评价偏差,其次既评 炎药物选择"等专业知识,也考察"坏消息告知"等非技术能力,最后,考官现场记录操作缺陷(如鼓膜穿刺未消毒外耳道),为针对性改进提供依据。本次问卷显示,86.7%的实验组学员认为OSCE"反映真实临床能力",表明其能有效引导教学从"知识灌输"向"能力导向"转变。
本研究将 BOPPS 教学(侧重能力培养)与OSCE 考核(侧重能力评价)结合,体现医教融合的核心要求总之,BOPPS 工作坊联合OSCE 考核系统能显著提升耳鼻喉规培学员的临床思维、操作技能及沟通能力,符合医教融合的教学改革方向,可作为规范化培训的优选模式推广应用。
参考文献:
[1]张天宇,李华伟。耳鼻喉科住院医师规范化培训的困境与对策[J].中华医学教育杂志,2023,43(5):331-334.
[2]王洪田,韩东一。耳鼻喉科临床教学中PBL 与传统教学的对比研究[J].中国高等医学教育,2022(8):99-100.
[3]刘勇,李建忠.BOPPPS 教学模式在外科清创缝合教学中的应用[J]. 中华医学教育探索杂志,021,20(12):1416-1419.
项目编号:JG2024087,项目名称:医教融合视域下 BOPPS 工作坊联合 OSCE 考核系统在耳鼻喉教学的应用。
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)