基于QCC 管理模式在早产儿无创通气设备相关压力性损伤预防中的应用效果

陈泽芳 贺莹 黄静雯 司徒妙琼 钮慧绢
中山大学附属第一医院新生儿科 广东 广州 510030
[Abstract]Objective To explore the application effect of QCC activity in the prevention of pressure injury related to non-invasive ventilation equipment in premature infants. Methods A retrospective analysis was made on 86 premature infants treated with noninvasive ventilation in the Department of Neonatology, the First Affiliated Hospital of Sun Yat-sen University from March 2024 to May 2024 as the control group,and 83 premature infants treated with noninvasive ventilation from June 2024 to August 2024 as the experimental group.The control group was given routine nursing intervention,while the research group was given nursing intervention based on QCC management mode.The incidence of pressure injury related to non-invasive ventilation equipment and medical devices in premature infants was compared between the two groups. Results Using QCC management mode,the incidence of pressure injury related to non-invasive ventilation equipment in the experimental group was 6.02%,which was significantly lower than that in the control group (17.44%),and the difference was statistically significant(P<0.05). Conclusion QCC-based management model can reduce the incidence of stress injury related to the use of noninvasive ventilation equipment for premature infants,improve the quality of care for premature infants,enhance the satisfaction of their families and improve their medical experience.
[Key Words] Quality Control Circle;Premature infant;Noninvasive Ventilation Equipment;Medical Device-Related Press Injury
新生儿呼吸窘迫综合征(Neonatal Respiratory Distress Syndrome,NRDS)为新生儿常见的死亡原因之一,主要见于早产儿和剖宫产新生儿,早产儿发病率5%~10%0,择期剖宫产新生儿0.9%~3.7%0。最新NRDS指南无创呼吸支持推荐所有NRDS风险早产儿出生后应使用CPAP治疗0。而无创通气设备(Noninvasive Ventilation,NIV)作为治疗急性呼吸衰竭的首选设备,也是造成医疗器械相关压力性损伤(Medical Device RelatedPressure Injury,MDRPI)的常见原因。MDRPI是指因诊断或治疗目的而设计和应用于皮肤上的医疗器械装置所导致的局部压力性损伤0。新生儿尤其是极低出生体重儿,其皮肤薄嫩、活动范围受限及自身营养不足,MDRPI发生率显著高于其他年龄段人群0。相关文献报道,婴幼儿中压力性损伤的发生率为3%~6%0,其中新生儿病房里有超过50%为MDRPI0,而胎龄<30周或出生体重<1255g、较长住院时间的早产儿发生MDRPI的风险更高0,以鼻部常见0,发生率高达28%0。
因此,如何通过有效的护理干预,降低无创通气设备相关压力性损伤发生率成为新生儿科护理人员的关注重点。质量改进工具如品管圈(Quality Control Circle,QCC),通过多学科团队协作、循证问题分析及PDCA 循环,已被证实可有效优化护理流程 0。 本研究旨在探讨应用 QCC 模式对降低早产儿无创通气设备相关压力性损伤发生率的应用效果,本院2024 年 3 月成立 QCC 小组,按QCC 的基本活动步骤寻找早产儿无创通气设备相关压力性损伤的发生原因并制定整改措施,并对应用 QCC 前后的早产儿无创通气设备相关压力性损伤率进行比较分析。
1 资料与方法
1.1 一般资料
选择 2024 年 3~5 月(对照组)收治的早产儿86 例、2024 年 6~8 月(实验组) 收治的早产儿83 例为研究对象。2024 年 3~8 月共有护理人员50 名,其中男性2 名,女性48 名;年龄 22~51 岁,平均(29.76±7.13)岁;工龄1~32 年,平均(8.06±8.36)年;学历:本科49 名,大专1 名;职称:副主任护师 2 名,主管护师9 名,护师29 名,护士 10 名。早产儿纳入标准:胎龄<37 周、使用医疗器械≥24 小时的早产儿;排除标准:严重先天畸形、皮肤感染。实验前后早产儿及同期护理人员的一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 组建品管
本次品管圈活动由组织成立,项目组成员共10 人,其中护士长 1 名、主管护师2 名、护师7 名。小组圈名为“守护未来圈”,三手环绕,代表医、护、家属共同守护祖国未来。圈徽精神为:凝心聚力,赋爱赋能,守护新生。最后推选 1 名沟通、协调、领导能力强的小组成员任圈长,护士长为督导员,并对圈组成员职责进行监督分工。
1.2.2 主题选定
圈员们先通过头脑风暴法对科室存在的相关临床问题提出 3 个待选主题,并从重要性、迫切性、可行性和圈能力四方面以 5-3-1 原则进行综合评分,最终确定本次活动主题为“降低早产儿无创通气设备相关压力性损伤发生率”。
品管圈活动时间为 2024 年 5~12 月,绘制甘特图,包括主题选定、制定计划、现状把握、设定目标、真因验证、对策拟定与实施、效果确认、成果讨论共 8 项内容。
1.2.4 现状把握
圈员们使用床边信息采集表、追溯表进行现状调查,主要收集早产儿无创通气设备使用情况,受压皮肤是否出现压力性损伤及分期;出现压力性损伤后从人、物、法、环四个方面进行追溯追踪。2024 年 3~5 月共检查新生儿科使用无创通气设备的早产儿86 例,共有 15 名早产儿出现 1 期压力性损伤,由无创通气设备引起的MDRPI 发生率为17.44%。
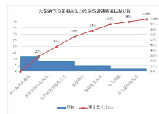
根据 5W 和 1H 原则,圈员采用头脑风暴法、问卷调查表,并进行柏拉图分析(图 1),根据“80/20”法则确定需改善的重点,分别为护士检查欠规范、鼻前管固定欠规范、未合理使用辅助工具、鼻罩移位。
图 1 无创通气设备MDRPI 追溯表柏拉图分析
1.2.5 设定目标
活动前期,圈员们通过文献检索、流程梳理和现场查检等方式确定了活动前早产儿无创通气设备MDRPI 的原因,并确定改善重点,通过 1、3、5 等级评分法计算出圈员的圈能力为 69 根据无创通气设备 MDRPI 发 率、圈能力以及改善重点,确定目标值。根据现场查检获取的数据代入公式[目标值=现况值-(现况值×改善重点×圈能力)],得到改善的目标值为7.95%=[17.44%-(17.44%×79.00%×68.89%)]。
1.2.6 真因验证
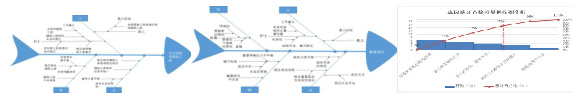
运用鱼骨图分析需改善重点的末端因素,进行原因解析(图 2,图 3,图 4,图 5)。并进行现场真因验证二次查检,共查检使用无创通气设备早产儿23 例,查检结果分析如下(图 6),最后通过问卷调查表(表1)查找出的原因如下,最终确认真因。
表 1 问卷调查结果

图 2 护士检查欠规范原因分析图 3 鼻前管固定欠规范原因分析
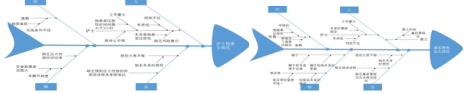
图 4 未合理使用辅助工具原因分析
图 5 鼻罩移位原因分析
图 6 真因验证查检结果柏拉图分析
1.2.7 对策拟定与实施
全体圈员通过头脑风暴对每条真因进行讨论,针对临床出现的高概率无创通气设备 MDRPI 发生率,运用 QCC 管理工具及 PDCA 持续质量改进理念,结合新生儿科实际工作性质,以及科室成员头脑风暴法分析的原因,提出以下改进对策:
1.2.7.1 使用新生儿皮肤损伤风险评估工具,实施皮肤损伤预警监控 )在使用无创通气设备前对患儿进行风险评估,实施高危人群及高危环节医源性皮肤损伤预警监控,及时有效采 各种预防 措施 对医疗器械下方和周围受压的皮肤进行检查至少每天2 次,每个班次至少重新评估 1 次,检查周围有无相关压力性损伤 0。(3)在初次应用面罩时,所有与面罩接触的部位均应该评估,并应每 2h 重新评估 1 次。对于易激惹、局部皮肤水肿等患儿应增加评估频率[14-15
1.2.7.2 改良鼻部敷料剪裁方法
重症监护病房新生儿皮肤管理指南(2021)0 推荐皮肤受压部位使用皮肤保护屏障敷料,欧洲压疮咨询小组和泛太平洋压疮联盟在《压疮的预防和治疗:临床实践指南和专家共识》0、设备相关的压疮/损伤预防呼吸设备建议和指南 0均指出,应考虑使用敷料预防摩擦力与剪切力以及受损皮肤的管理,但应避免多层敷料增加额外的压力。(1)当敷料破损、移位、松动或饱和,则予以更换,每次更换认真观察并清洁器械下方的皮肤[12,19]。(2)润肤油按摩鼻部皮肤 0。(3)在鼻罩区域使用软硅胶皮肤保护装置,定期评估湿度,至少每 12 小时更换一次0。(4)改良鼻部敷料剪裁方法,一片式鼻部敷料剪裁。
1.2.7.3 改良帽子形状减少压力聚集。(1)在确保帽子正确佩戴方法:帽子前沿盖在眉毛上方,并包住双耳及全部后脑勺后,改良帽子形状:侧重开放式、增加下巴带,目的是把无创通气设备造成的相关压力性损伤的重力着力点分散[12,20]。(2)帽子如出现潮湿或变形及时更换 0。
1.2.7.4 增加辅助工具。(1)根据早产儿病情增加管道固定夹,减少管道的后缀移位。(2)固定医疗器械时,采用避免移位且对皮肤不增加额外压力的固定方法[15-16]。
1.2.7.5 提高医务人员对无创通气设备相关医疗器械压力性损伤的关注度。(1)通过业务查房、工作坊、理论授课等培训方式,增加医护人员对无创通气设备引起相关压力性损伤的认知和关注,提高防范意识,同时对 MDRPI 的防护措施得以巩固 Π∘ 。(2)严格交接班、及时巡视,提高护理安全质量。
1.3 观察指标 两组早产儿无创通气设备MDRPI的发生率情况比较。 比较两组早产儿无创通气设备MDRPI的发生率,采用SPSS 22.0统计学软件,计数资料采用 Pearson 卡方检验进行统计检验。检验水准α=0.05。经检验,实验组早产儿无创通气设备MDRPI 发生率为6.02%,显著低于对照组的 17.44%,差异具有统计学意义(P<0.05)。
2 结果
2.1 成果 应用QCC 后早产儿无创通气设备MDRPI 发生率显著下降(表2)。
表 2 QCC 前后早产儿无创通气设备MDRPI 发生率比较(%)

2.2 无形成果
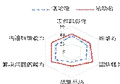
通过QCC 品管圈活动,全体圈员的工作积极性、自信心、团队精神、品管手法、解决问题的能力、沟通协调能力均有一定程度的提高,无形中促进了护士的成长(图 7)。
图 7 护士的无形成长雷达图
3.讨论
3.1 QCC 活动能降低早产儿无创通气设备MDRPI 发生率 QCC 活动通过剖析影响新生儿皮肤损伤的关键因素,并对相关因素进行问题解析,采取一系列措施进行预防,如自主设计改良的一体式鼻部敷料剪裁法和改良帽子形状以及增设管道固定夹,避免了无创通气管道对鼻梁部的直接压迫,增加局部皮肤的保护,以减少外界的压力。通过查检表统计,早产儿无创通气设备相关 MDRPI 由原来的 17.44%降至 6.02%,降幅为11.42%,差距具有统计学意义(P<0.05)。
3.2 研究不足及改进对策 无创通气辅助设备引起的医源性 可忽视。本研究虽然通过QCC 活动降低了早产儿无创通气设备 MDRPI,但仍存在一些问题。如护理人员收集数据不够积极; 作规范与实际工作不能完全融合;QCC 活动对早产儿远期发展是否具有推动作用还需进一步探讨等。对于相关的不足及探讨还需在今后的研究过程中进一步完善并优化,提高护理人员的责任意识,以进行更深入的研究分析。
总之,QCC 管理模式通过“问题导向-循证改进-标准固化”的闭环体系,不仅显著降低早产儿 MDRPI 发生率,提高 NRDS 患儿抢救成功率,也无形提高医疗护理质量,降低患儿医疗费用,优化医疗资源。同时降低合并症的发生,改善 NRDS 患儿预后,减少新生儿肺发育不良的发生,提升患儿家属满意度,提高新生儿护理质量及早产儿远期生命质量。
参考文献
[1]邵肖梅,叶鸿瑁,丘小汕.实用新生儿学[M].5 版.北京:人民卫生出版社,2019:575-578.
[2]Boskabadi H,Mamoori G,Khatami S F,et al.Serum level of vitamin D in preterm infants and its association with premature-related respiratory complications: a case-control study[J].Electronic Physician,2018,10(1):6208.
[3]Sweet DG,Carnielli VP,Greisen G,et al.European consensus guidelines on the management of respiratory distress syndrome:202 pdate[J].Neonatology,2023, 120(1):3-23
[4]Delmore BA,Ayello EA.CE:pressure injuries caused by medical devices and other objects:a clinical update[J]. AJN The American Journal of Nursing,2017, 117(12):36-45.
[5]李思情,胡爱玲.新生儿重症监护病房医疗器械相关压力性损伤的研究进展[J].华西医学,2019,34(02):218-222.
[6]Stellar JJ,Hasbani NR,Kulik LA,et al.Medical device-related pressure injuries in infants and children[J].J Wound Ostomy Continence Nurs,2020,47(5):459-469
[7]August DL,Kandasamy Y,Ray R,et al.Fresh perspectives on hospital-acquired neonatal skin injury period prevalence from a multicenter study:length of stay,acuity,and incomplete course of antenatal steroids[J].J Perinat Neonatal Nurs,2021,35(3):275-283.
[8]Grosvenor J,Dowling M.Prevention of neonatal pressure injuries.J Neonatal Nurs,2018,24(3):122-125.
[9]Boyar V.Pressure injuries of the nose and columella in preterm neonates receiving noninvasive ventilation via a specialized nasal cannula: retrospective comparison cohort study[J].Journal of Wound Ostomy & Continence Nursing,2020,47(2):111-116.
[10]García‐Molina P,Balaguer‐López E,García‐Fernández F P,et al.Pressure ulcers’ incidence,preventive measures,and risk factors in neonata intensive care and intermediate care units[J].International wound journal,2018,15(4):571-579.
[11]Feng H,Li G,Xu C,et al.A quality control circle process to improve implementation effect of prevention measures for high‐risk patients[J]. International Wound Journal, 2017,14(6):1094.
[12]孙兴,李克华,刘蓓蓓,等.预防新生儿无创通气设备相关压力性损伤的最佳证据总结[J].中华急危重症护理杂志,2024,5(12):1096-1103
[13]刘晓黎,王泠,王志稳,等.无创通气设备相关面部压力性损伤预防的证据总结[J].中国护理管理,2019,19(10):1532-1537.
[14]赵琦,徐雲,蒋红,等.医疗器械相关压力性损伤预防和管理的最佳证据总结[J].护理学杂志,2019,34(13):8-11.
[15]杨珍,郎瑜,崔美琼,等.新生儿压力性损伤预防与管理的最佳证据总结[J].循证护理,2024,10(10):1751-1755.
[16]万兴丽,李霞,胡艳玲,等.重症监护病房新生儿皮肤管理指南(2021)[J].中国当代儿科杂志,2021,23(07):659-670.
[17]European Pressure Ulcer Advisory Panel,National Pressure Injury Advisory Panel,Pan Pacific Pressure Injury Alliance.Prevention treatment of pressure ulcers/injuries: clinical practice guideline[S].EPUAP /NPIAP /PPPIA: 2019.
[18]Flodgren G,Rojas-Reyes MX,Cole N,et al.Effectiveness of organisational infrastructures to promote evidence-based nursi practice[J].Cochrane Database of Systematic Reviews,2012 (2).
[19]韩琳,杨秋霞,马玉霞,等.NICU 患儿压力性损伤风险评估与预防指南[J].中华护理杂志,2024,59(16):1962-1965.
[20]杨童玲,王丽.新生儿医源性皮肤损伤的评估要点和预见性护理的专家共识[J].中国循证儿科杂志,2020,15(03):161-165.
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)