GnRH拮抗剂天数对IVF/ICSI-ET临床妊娠结局的影响

马玉秀
青海红十字医院生殖中心
体外受精(IVF)技术的关键在于精确控制卵巢反应性。GnRH 拮抗剂(GnRH-A)因具备快速抑制垂体、无“点火效应”、疗程短等优势,已成为主流促排方案之一。其用药时长的个体化调控仍是生殖临床实践的焦点争议——当前国内外指南虽规范起始用药时机(窦卵泡直径12-14mm 或 LH>10IU/L),但对最优用药总时长尚未达成共识。延长GnRH-A 暴露时间可能带来双重效应:更充分的内源性 LH 抑制可降低早发LH 峰风险;延长下丘脑-垂体轴抑制可能干扰黄体功能及子宫内膜容受性。已有研究发现用药>8 天的患者胚胎着床率降低,但其影响程度及机制仍不清晰。为阐明GnRH-A 暴露时长与妊娠结局的内在关联,本研究通过大样本临床数据分析,探索其对临床妊娠率的作用规律及潜在阈值效应。
1. 资料与方法
1.1 研究对象
纳入 2020 年 1 月-2023 年 12 月在本院行拮抗剂方案 IVF/ICSI-ET 的患者。纳入标准: ① 年龄 20-38 岁; ② 基础 FSH<10 IU/L,AMH 1.0-4.5 ng/ml; ③ 首次取卵周期; ④ 行新鲜卵裂期胚胎移植(D3)。排除标准: ① 卵巢手术史; ② 子宫内膜异位症Ⅲ-Ⅳ期; ③ 复发性流产; ④ 染色体异常。最终入组168 例,平均年龄 31.2±3.8 岁。
1.2 分组标准
按GnRH-A(醋酸西曲瑞克,Merck)总用药天数分组:A 组: <7 天(n=34);
B 组:=7 天(n=80);C 组: >7 天(n=54)。
1.3 促排卵方案
所有患者均采用固定拮抗剂方案:月经D2-3 启动rFSH(果纳芬,Merck)150-225 IU/d,主导卵泡直径达12mm 时添加 GnRH-A 0.25mg/d 至 HCG 日,当≥3 个卵泡直径≥18mm 时注射 HCG 8000-10000 IU,36 小时后经阴道取卵。
1.4 胚胎评估与移植
ICSI 授精比例: 52.7% ,D3 胚胎评分:按碎片率<20%、卵裂球均一性划分优质胚胎,每周期移植1-2 枚优质胚胎。
1.5 结局指标
主要终点:临床妊娠率(经阴道超声见孕囊及胎心搏动),次要终点:HCG 日LH、E2、P 水平、获卵数、受精率、优质胚胎率、早期流产率(孕12 周内)。
1.6 数据分析
采用 SPSS 26.0 软件:计量资料 (x±s) 用 ANOVA 检验,计数资料 (%) 用 x2 检验或 Fisher 精确检验,多因素分析采用二元logistic 回归模型, P<0.05 视为有统计学差异。
2. 结果
2.1 各组基线资料比较
三组在年龄、BMI、基础FSH 及AMH 水平上均无统计学差异(P>0.05),提示可比性良好(表1)

2.2 促排卵结局与激素水平
随着GnRH-A 天数延长,呈现以下趋势(表2):获卵数显著增加: C 组(>7 天)获卵数 (14.3±5.6) )高于 A 组 (9.8±4.1 ,P<0.01);E2 水平递增: HCG 日 E2 在 C 组达 3548± 1241 pg/ml(vs A 组 2352±986pg/ml ,P<0.01);LH 抑制加深: C 组 LH 最低值( ⟨0.6±0.2IU/L )显著低于A 组 (0.8±0.3IU/I , P<0.05) );
孕酮(P)升高率陡增:C 组 Pgtrsim1.5 ng/ml 比例达 22.7% (vs A 组 8.2% , P<0.01⟩ 优质胚胎率下降:C 组(54.1%)显著低于A 组 (61.5%) P<0.05) )。


*表示与 A 组比较有显著差异(P<0.05);▲表示与B 组比较有显著差异(P<0.05)2.3 临床妊娠结局三组临床妊娠结局存在显著差异:临床妊娠率:B 组( (42.3%) )显著高于A 组 (35.7% , P=0.032⋅ )及C 组 (37.1% ,P=0.042);早期流产率:C 组达 14.9% (vs B 组 10.6% , P=0.048) )。
2.4 多因素 Logistic 回归分析
校正年龄、AMH、移植胚胎数等因素后:GnRH- A>7 天成为临床妊娠失败的独立风险因子(OR=1.42, 95%CI :1.08-1.87);HCG 日 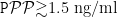 显著增加流产风险(OR=2.31, 95%CI; :1.63-3.28)。
显著增加流产风险(OR=2.31, 95%CI; :1.63-3.28)。
3. 讨论
3.1 GnRH-A 用药时长与“双重效应”悖论
本研究发现,GnRH-A 暴露时间对IVF 结局展现出复杂的双重影响机制:获益面:延长用药使卵泡募集时间更充分,显著提高获卵数(+46%),尤其对于卵巢低反应人群意义重大。这与 Alvarez  (Fertil Steril 2020)关于延长刺激提升累积活产率的结论一致。
(Fertil Steril 2020)关于延长刺激提升累积活产率的结论一致。
风险面:超长用药(>7 天)导致LH 过度抑制(<0.6 IU/L),引发颗粒细胞黄素化功能受损(孕酮提前上升比例增至 22.7%) ),并通过降低子宫内膜间隙连接蛋白 CX43 表达(Mackens S, Hum Reprod 2020),破坏种植窗口同步性。高雌激素环境干扰输卵管纤毛运动及宫腔免疫微环境,导致胚胎质量下降及流产风险倍增。
3.2 7 天窗口期的生理学基础
为何B 组(7 天组)呈现最优妊娠结局?其核心在于激素调控的平衡点:当GnRH-A 作用时间接近 7 天时,既能维持充分垂体抑制(早发LH 峰发生率控制在 1.8%⟩ ),又不至于深度干扰黄体功能。在此窗口期内:颗粒细胞仍维持正常黄体生成素(LH)受体功能;子宫内膜 HOXA10 基因表达未受明显抑制;卵泡期后期关键因子如Galectin-3 水平处于最佳窗口。
3.3 对临床实践的启示
在预测性监测方面,对拮抗剂第 6 - 7 天 LH<0.8 IU/L 且孕酮持续低位者,提示可考虑提前扳机避免过度抑制。临床中,曾有患者在此指标异常时及时调整治疗方案,成功避免了因过度抑制导致的不良结局。个体化调整上,对于预计需 >8 天的卵巢高反应者, 起始剂 12.5 IU),以降低卵巢过度刺激综合征的发生风险;对于多次用药 >7 天仍无 主导卵泡者,转换长方 案或微刺激,为患者寻找更合适的促排卵方案。黄体支持强化环节,对用药≥8 天的患者,建议 HCG 后 48 小时启动黄体期雌孕激素联合支持,并延长用药至孕 10 周,从而提高妊娠成功率,保障胎儿的正常发育。
3.4 局限性
本研究为单中心回顾性分析,存在一定局限性。由于研究范围仅局限于单一中心,样本的代表性可能不足,且未探讨累积活产率及子代健康结局。后续需开展多中心 RCT 证实上述阈值效应,以获取更具普遍性和权威性的结论。
4. 结论
GnRH 拮抗剂用药天数与IVF/ICSI-ET 临床妊娠率呈显著倒U 型曲线关系。7 天为最佳平衡点,既可充分抑制早发 LH 峰,又可避免长期暴露导致的黄体功能缺陷及胚胎质量下降。对预估用药时间较长者(尤其>8 天),应提前优化促排方案设计并强化黄体支持策略,以实现生育结局最大化。
参考文献:
[1] 张洁,程兰兰,谭丽.拮抗剂方案不同扳机药物对IVF/ICSI-ET患者临床妊娠结局的影响[J].实用妇产科杂志,2022, 38(1):5.
[2] 李欣,凌秀凤,赵纯,等.GnRH-a 激动剂联合hCG 促排卵方案对卵巢高反应患者体外受精-胚胎移植临床结局的影响[J].中国妇产科临床杂志, 2020(2):5.
[3] 聂玲,赵琰,何锦霞.GnRH-a 扳机对 PCOS 患者 lVF/lCSl-ET 治疗结局的影响[J].江西医药, 2020, 55(4):4.
[4] 杨婧杰,郝翠芳,徐仰英,et al.GnRH 拮抗剂应用天数对 IVF/ICSI-ET 临床结局的影响[J].生殖医学杂志,2024, 33(5):577-584.
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)