血液透析穿刺导致医源性肱动脉假性动脉瘤1例并文献复习

陈洪伟
陆军军医大学第二附属医院肾内科
血液透析是终末期肾脏病患者最重要的肾脏替代治疗方式之一,而自体动静脉内瘘(AVF)因其方便、并发症少,使用率达到血透通路的 88% 以上,也是维持性血液透析患者的生命线[1]。但在 AVF 使用过程中,时有穿刺导致肱动脉损伤的不良事件发生,肱动脉假性动脉瘤更是临床上少见但比较严重的问题[2]。本文就我中心 2024 年10 月收治的 1 例血液透析穿刺导致医源性肱动脉假性动脉瘤的诊疗过程,报告如下。
临床资料
患者,男,51 岁,患者于 5+ 年前出现头晕,就诊于当地医院,发现血压升高,血肌酐 200+mmol/L ,遂诊断慢性肾功能不全、肾性高血压,未行肾穿刺活检。此后规律服用药物及复查,血肌酐逐渐上升 513umol/lo 。于 3 年前,行左前臂动静脉内瘘成形术,术后内瘘使用情况良好。 3+, 月前,患者于当地医院行透析穿刺时,左侧肘部静脉穿刺点误穿左侧肱动脉,立即予以按压处理。3 月来,左侧肘部包块进行性增大,局部偶尔伴有胀痛,就诊于我院肾内科通路门诊。
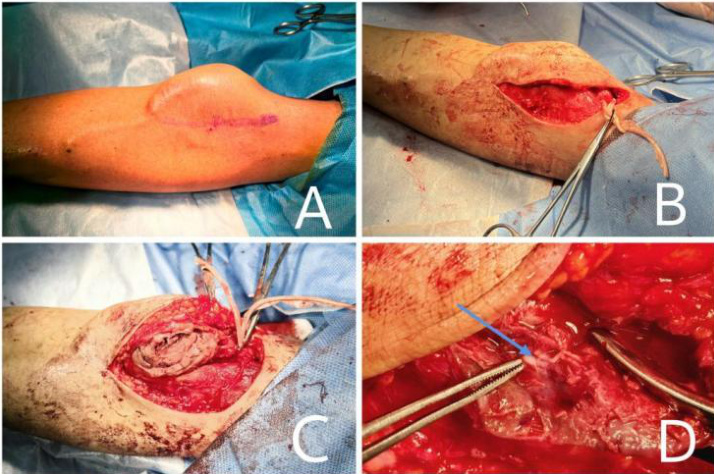
查体:左前臂肘窝处可见一 7cm*8cm*3cm 隆起包块(图3A 所示),触之有搏动感,无红肿热痛等不适,前臂内瘘震颤好,可闻及血管震颤音。
辅助检查:
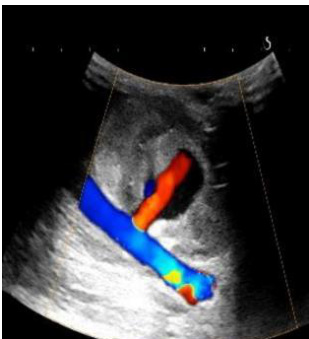
① 左上肢血管彩超:肱动脉近心段走行笔直血流充盈良好,流速 49-163cn/s,RI0.67,近肘段走行弯曲,于肱动脉近肘段前方可见一类囊实性结构,范围约 6.7cm×3.5cm. ,形态欠规则,边界大部分清晰,其类囊性回声范围约4.3cnx2.6cn,CDFI类囊性回声部可见红蓝血流信号,并可见一花色血流束与肱动脉相通,束宽约 0.44cm ,花色血流束处可测得往返血流频谱,入囊流速 300cm/s ,出囊流速 116cm/s。
图 1.肱动脉旁假性动脉瘤 彩色多普勒超声可见动脉壁缺损处朝向瘤体的高速喷射血流
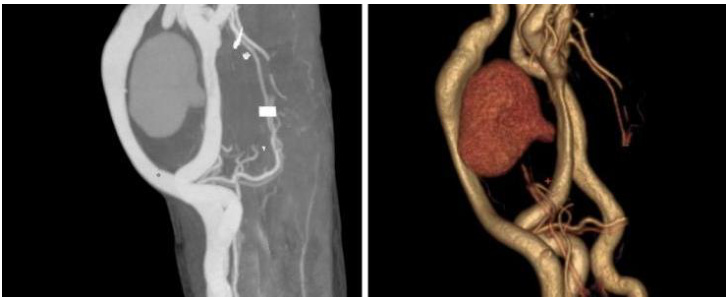
② 左上肢血管 CTA:左前臂动静脉内痿术后,前臂软组织肿胀,肱动脉与贵要静脉间可见类圆形团块影,其内可见片状高密度影及周围环绕低密度影,大小约 4.7cm× 4.4cm,肱动脉似见小破口。
图 2. 上肢血管 CTA 及重建,明显可见肱动脉破口及造影剂流经假性动脉瘤腔内形成的椭圆形瘤腔。
治疗经过:综合患者经济状况和假性动脉瘤位置及形态,手术方案先采用超声引导下经皮穿刺假性动脉瘤注射凝血酶,将 1000U 凝血酶与 1mL0.9%NaCl 混合液,缓慢推入瘤腔,假性动脉瘤流量太大,无法封堵破口。故按原计划行开放肱动脉假性动脉瘤修补术,局麻后,沿瘤体及破口上下做纵行切口,分离出近心端肱动脉及瘤体,血管夹夹住近心端肱动脉,切开瘤体,清理出其腔内血凝块及坏死组织,找到破口,并予以 7-0 聚丙烯缝线缝合。松开血管夹,观察数分钟,仔细检查伤口及破口无渗血并予以缝合。
图 3.A 左侧肘部可见一 7cm*8cm*3cm 隆起包块;B 纵行切开,分离出近心端肱动脉及瘤体;C手术切开后显露假性动脉瘤的瘤体壁及瘤体内血栓;D肱动脉破口(蓝色箭头所示)。
讨论
肱动脉假性动脉瘤是血液透析患者少见却严重的并发症,不及时处理可能导致内瘘功能丧失甚至危及生命。治疗方式有超声引导局部压迫、瘤体内注射促凝药物、覆膜支架置入术、开放手术等,需根据假性动脉瘤及患者的具体情况个体化选择,各方式有其优缺点和适用范围,比如早期破口小可用局部压迫,瘤颈小的可注射凝血酶,覆膜支架适用于保守治疗失败等情况但价格贵。
本例患者因自体动静脉内瘘流量大、假性动脉瘤压力高,早期局部压迫和注射血凝酶均失败,且瘤腔大、瘤颈血管复杂、有解剖结构改变,最终选择开放修补手术,直接缝合破口成功。
术中发现局部组织解剖结构变化、出血及粘连增加了手术难度,术前需完善 CTA和上肢血管彩超定位破口、备好预案,术中备好气压止血带控制出血以利寻找破口。
总之,该并发症多由医源性损伤引起,透析穿刺和通路手术中需注意避免,早发现早治疗很重要,高度怀疑时应立即做影像学检查,治疗需个体化选择。
参考文献
[1]魏岁姣,焦晶,柏明,等.使用动静脉内瘘行维持性血液透析患者接受连续肾脏替代治疗时血管通路选择的研究进展[J].临床肾脏病杂志,2023,23(09):760-763.
[2]温静,詹申,王玉柱.血液透析患者肱动脉假性动脉瘤的诊治体会[J].临床肾脏病杂志,2023,23(01):12-17.
[3]宫庆防,王绍玲,侯佳音.尺-贵要动静脉内瘘瘘口假性动脉瘤 1 例[J].医学影像学 杂志,2023,33(05):821+851.
[4]庞云峰,李晓琴,邵菲,等.外周动脉假性动脉瘤的治疗效果[J].血管与腔内血管外 科杂志,2023,9(09):1143-1146.DOI:10.19418/j.cnki.issn2096-0646.2023.09.26.
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)